
Innhold
- Fører til
- symptomer
- Eksamener og tester
- Behandling
- Outlook (prognose)
- Mulige komplikasjoner
- Når skal du kontakte en medisinsk faglig
- Forebygging
- Alternative navn
- Bilder
- referanser
- Gjennomgå dato 9/25/2018
Intrauterin vekstrestriksjon (IUGR) refererer til den dårlige veksten av en baby mens i mors livmor under svangerskapet.
Fører til
Mange forskjellige ting kan føre til IUGR. En ufødt baby kan ikke få nok oksygen og ernæring fra moderkassen under graviditeten på grunn av:
- Høye høyder
- Flere graviditeter, for eksempel tvillinger eller trillinger
- Placenta problemer
- Preeklampsi eller eclampsia
Problemer ved fødsel (medfødte abnormiteter) eller kromosomproblemer er ofte forbundet med under normal vekt. Infeksjoner under graviditet kan også påvirke utviklingsbarnets vekt. Disse inkluderer:
- cytomegalovirus
- rubella
- syfilis
- toksoplasmose
Risikofaktorer i moren som kan bidra til IUGR inkluderer:
- Alkoholmisbruk
- røyking
- Dopavhengighet
- Koagulasjonsforstyrrelser
- Høyt blodtrykk eller hjertesykdom
- diabetes
- Nyresykdom
- Dårlig ernæring
- Andre kroniske sykdommer
Hvis moren er liten, kan det være normalt at barnet hennes er liten, men dette skyldes ikke IUGR.
Avhengig av årsaken til IUGR, kan utviklingsbarnet være liten overalt. Eller, babyens hode kan være normal størrelse mens resten av kroppen er liten.
symptomer
En gravid kvinne kan føle at hennes baby ikke er så stor som den burde være. Måling fra mors pubic bein til livmorhalsen blir mindre enn forventet for babyens svangerskapstid. Denne måling kalles uterin fundal høyde.
Eksamener og tester
IUGR kan mistenkes hvis størrelsen på den gravide kvinnens livmor er liten. Tilstanden er oftest bekreftet av ultralyd.
Flere tester kan være nødvendig for å skjerme for infeksjon eller genetiske problemer dersom IUGR mistenkes.
Behandling
IUGR øker risikoen for at barnet vil dø i livmor før fødselen. Hvis din helsepersonell mener du kan ha IUGR, vil du bli overvåket nøye. Dette vil inkludere vanlig ultralyd for graviditet for å måle babyens vekst, bevegelser, blodstrøm og væske rundt barnet.
Nonstress testing vil også bli gjort. Dette innebærer å lytte til babyens puls i en periode på 20 til 30 minutter.
Avhengig av resultatene av disse testene, kan babyen din måtte bli levert tidlig.
Outlook (prognose)
Etter fødselen avhenger nyfødtens vekst og utvikling av alvorlighetsgraden og årsaken til IUGR. Diskuter babyens utsikter med dine leverandører.
Mulige komplikasjoner
IUGR øker risikoen for graviditet og nyfødte komplikasjoner, avhengig av årsaken. Spedbarn hvis vekst er begrenset, blir ofte mer stresset under arbeid og trenger levering av C-seksjoner.
Når skal du kontakte en medisinsk faglig
Kontakt leverandøren din med en gang om du er gravid og legg merke til at babyen beveger seg mindre enn vanlig.
Etter fødselen, ring leverandøren din hvis ditt barn eller barn ikke ser ut til å vokse eller utvikle seg normalt.
Forebygging
Følgende retningslinjer vil bidra til å forhindre IUGR:
- Ikke drikk alkohol, røyk eller bruk rekreasjonsmedisiner.
- Spis sunn mat.
- Få vanlig fødselspleie.
- Hvis du har kronisk medisinsk tilstand, eller du tar regelmessig medisin, må du se leverandøren før du blir gravid. Dette kan bidra til å redusere risikoen for svangerskapet og barnet.
Alternative navn
Intrauterin vekstretardasjon; IUGR; Graviditet - IUGR
Bilder
Ultralyd, normal fetus - magemålinger
Ultralyd, normalt foster - arm og ben
Ultralyd, normalt foster - ansikt
Ultralyd, normalt foster - lårmåling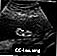
Ultralyd, normalt foster - fot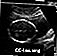
Ultralyd, normal fetus - hodemålinger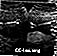
Ultralyd, normalt foster - armer og ben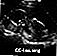
Ultralyd, normal fetus - profilvisning
Ultralyd, normalt foster - ryggrad og ribber
Ultralyd, normalt foster - hjernehinne
referanser
Baschat AA, Galan HL. Intrauterin vekstrestriksjon. I: Gabbe SG, Niebyl JR, Simpson JL, et al., Eds. Obstetrics: Normal og Problem Graviditet. 7. utg. Philadelphia, PA: Elsevier; 2017: kap 33
Carlo WA. Høyrisiko spedbarnet. I: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Nelson lærebok av pediatrik. 20. utg. Philadelphia, PA: Elsevier; 2016: kap 97.
Gjennomgå dato 9/25/2018
Oppdatert av: John D. Jacobson, MD, Professor i obstetrik og gynekologi, Loma Linda University School of Medicine, Loma Linda Center for fruktbarhet, Loma Linda, CA. Også vurdert av David Zieve, MD, MHA, medisinsk direktør, Brenda Conaway, redaksjonell direktør og A.D.A.M. Redaksjonelt lag.