Innhold
Strålebehandling, også kjent som strålebehandling, brukes noen ganger til å behandle brystkreft. Det innebærer bruk av ioniserende stråling for å drepe kreftceller, enten for helbredende formål hvis en svulst er lokalisert eller palliativ behandling for å sikre komfort og livskvalitet hvis en ondartet sykdom ikke kan helbredes. Det kan også brukes i adjuverende terapi for å forhindre kreftgjentakelse etter at svulsten er fjernet i en lumpektomi eller mastektomi.Ikke alle kvinner med brystkreft trenger strålebehandling. Det er generelt indikert under følgende omstendigheter:
- Etter brystbevarende kirurgi å drepe alle gjenværende ondartede celler slik at kreften ikke kommer tilbake
- Etter en mastektomi hvis svulsten er større enn 5 centimeter (omtrent 2 tommer) eller hvis nærliggende lymfeknuter har bevis for kreft
- Med trinn 4 brystkreft, når kreften har spredt seg (metastasert) fra brystet til andre organer i kroppen
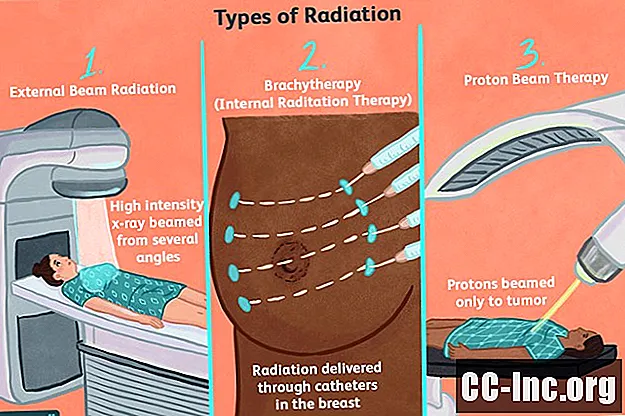
Generelt sett er det to typer strålebehandling som brukes til å behandle brystkreft: ekstern strålestråling og brachyterapi (også kjent som intern strålebehandling). Hver har sitt spesifikke formål og indikasjoner.
Hvordan det fungerer
Stråling påføres kreftceller for å hindre deres vekst. Kreftceller er forskjellige fra normale celler ved at de er "udødelige." I stedet for å gjennomgå apoptose (programmerte celledød) slik at gamle celler kan erstattes med nye, fortsetter kreftcellene å formere seg uhindret. Videre gjør de det i en akselerert hastighet, slik at de kan infiltrere og erstatte normalt vev.
Strålebehandling virker ved å skade genetisk materiale i en kreftcelle (DNA). Ved å gjøre dette induserer strålingen apoptose og dreper kreftcellen effektivt. Utover tumorstedet kan stråling brukes til å fjerne kreft fra nærliggende lymfeknuter.
For å minimere skade på nærliggende vev, vil det berørte området først bli kartlagt ved hjelp av en 3D-bildebehandlingsstudie, vanligvis computertomografi (CT). Dette inkluderer ikke bare tumorstedet, men omkringliggende vev, kalt marginer, der kreftceller kommer sammen med normale.
Når kartlagt, kan tumorstedet bestråles fra forskjellige vinkler enten eksternt (med ioniserende strålebjelker) eller internt (med innkapslede radioaktive materialer). Nyere teknikker utvikles som kombinerer sanntidsbilder med selve strålingsprosedyren.
Forbereder seg på strålebehandlingEkstern strålestråling
Ekstern strålestråling er den vanligste formen for strålebehandling som brukes ved brystkreft. Strålingen leveres av en maskin som avgir en enkelt høyintensiv røntgenstråle fra flere retninger. Fremgangsmåten er smertefri og relativt rask, men den kan forårsake bivirkninger.
Omstrålingsområdene kan variere av om du har hatt mastektomi eller lumpektomi og om nærliggende lymfeknuter påvirkes. Retningslinjene for utvendig stråling kan beskrives bredt som følger:
- Hvis du har hatt en mastektomi og ingen lymfeknuter er involvert, vil stråling være fokusert på brystveggen, mastektomi arr og vev der kirurgisk avløp ble plassert.
- Hvis du hadde en lumpektomi, ville hele brystet sannsynligvis bli bestrålt (referert til som hel bryststråling) med en ekstra boost av stråling til området der svulsten ble fjernet (dvs. tumorbedet).
- Hvis aksillære lymfeknuter er involvert, kan stråling leveres i armhulen og, i noen tilfeller, til de supraklavikulære lymfeknuter over kragebeinet og de indre brystlymfeknuter i midten av brystet.
Stråling kan også brukes med cellegift dersom en svulst ikke kan fjernes kirurgisk. I tilfeller av inflammatorisk brystkreft, en aggressiv form som sprer seg gjennom lymfekanaler i brystet, kan stråling brukes etter brystkirurgi og cellegift.
Fremgangsmåte
Utvendige strålebehandlinger vil ikke starte før du har grodd fra brystkirurgi eller fullført cellegift. Hele tidsplanen for strålebehandling (kalt kurset) er delt inn i daglige behandlinger referert til som brøker.
Før strålebehandling begynner, vil en radiolog kartlegge behandlingsområdet og sammen med stråle onkologen og muligens en dosimetrist, bestemme riktig dose og vinkler for bestråling. Onkologen kan påføre små blekkmerker eller tatoveringer på huden din for å sikre at stråling er riktig fokusert.
Snakk med onkologen din før prosedyren for å finne ut hvilke, hvis noen, blekkmerker som vil være permanente.
Den tradisjonelle tidsplanen for hel bryststråling er fem dager i uken, mandag til fredag, i fem til seks uker. Hver økt varer mellom 15 og 30 minutter.
I noen tilfeller kan akselerert brystbestråling (ABI) brukes. Med dette gis sterkere stråledoser over kortere tid. Det er flere typer ABI brukt når det er hensiktsmessig:
- Hypofractionated strålebehandling brukes hos kvinner som har gjennomgått en lumpektomi og ikke har noe bevis for lymfeknuteinvolvering. Mens prosedyren ligner på konvensjonell ekstern strålestråling, er dosen høyere og behandlingsforløpet redusert til tre uker.
- 3D-konform strålebehandling involverer en spesialisert maskin som bare behandler det umiddelbare svulststedet i stedet for hele brystet. Det brukes vanligvis etter en lumpektomi hos kvinner uten lymfeknute involvering. Behandlingen leveres to ganger daglig i fem dager.
- Intraoperativ strålebehandling (IORT) involverer også spesialutstyr og er ment for kvinner med kreft i tidlig stadium og uten lymfeknuteinvolvering. For denne prosedyren leveres en enkelt stor dose stråling umiddelbart etter lumpektomi mens snittet fortsatt er åpent.
Bivirkninger
Fordi den eksterne strålestrålingen leveres gjennom huden, kan den "søle over" og påvirke andre vev, inkludert lungene, ribcage og omkringliggende muskler. Det kan forårsake både kortsiktige og langsiktige bivirkninger, avhengig av størrelsen på dosen, behandlingsvarigheten, plasseringen av svulsten og din generelle helse. Vanlige kortsiktige bivirkninger inkluderer:
- Tretthet
- Brysthevelse
- Hudendringer (inkludert rødhet, mørkhet eller peeling)
Disse bivirkningene forsvinner vanligvis når behandlingen er fullført, men noen kan ta lengre tid å forbedre seg enn andre. Spesielt hudendringer kan ta opptil ett år å normalisere seg, og selv da kan det hende at de ikke kommer helt tilbake til forbehandlingstilstanden.
Langsiktige bivirkninger kan også oppstå på grunn av akkumulert eksponering for stråling. Disse inkluderer:
- Strålingsindusert fibrose: Herding av brystvev, som ofte ledsages av redusert bryststørrelse og ammingsvansker
- Brachial plexopati: Lokal nerveskade som resulterer i nummenhet i armen, smerter og svakhet
- Lymfødem: Lymfekjertelstruksjon preget av en hovent arm og omkringliggende vev
- Strålingsindusert osteopeni: Lokalisert bentap som resulterer i økt risiko for ribbeinsbrudd
- Angiosarkom: En sjelden komplikasjon der strålebehandling utløser kreft
Tidligere utgjorde utstrålingsstråling en betydelig risiko for hjerte- og lungeskader. Nyere generasjons maskiner har i stor grad redusert risikoen ved å redusere utslipp av stråling.
Brachyterapi
Brakyterapi, også kjent som intern strålebehandling, brukes etter en lumpektomi for å bestråle kirurgisk hulrom innenfra. Strålingen leveres gjennom ett eller flere rør, kalt katetre, som settes inn gjennom brysthuden. Radioaktive frø, pellets, bånd eller bånd mates deretter inn i katetrene og blir stående i flere minutter eller dager før de fjernes.
Brachyterapi kan brukes med hel bryststråling eller alene som en form for akselerert partiell brystbestråling (APBI). Det er to typer brachyterapi som ofte brukes i brystkreft:
- Interstitial brystbrakyterapiinnebærer plassering av flere katetre i brystet hvor strålingskilder er strategisk plassert i og rundt tumorstedet.
- Intrakavitet brystbrakyterapi, også kjent som ballongbrakyterapi, brukes etter en lumpektomi for å levere stråling til brysthulen via en oppblåsbar ballong fylt med radioaktive pellets.
En annen type brachyterapi, kjent som permanent brystfrøimplantat (PBSI), kan brukes i tidlig stadium av kreft. Det innebærer permanent implantasjon av lavdose radioaktive frø for å forhindre gjentakelse av kreft. Etter flere måneder vil frøene miste radioaktiviteten.
Fremgangsmåte
Som med ekstern strålestråling krever brachyterapi nøye kartlegging av kirurgisk hulrom. Før levering av stråling, ville et eller flere katetre bli satt inn i brystet enten under lumpektomi eller i en egen prosedyre. Katetrene holdes på plass under behandlingens varighet med en kort slange som strekker seg utenfor bryst.
Type og dose av radioaktive materialer (vanligvis jod, palladium, cesium eller iridium) kan variere etter behandlingsmetoden. De kan variere fra frø med ultra lav dose (ULDR) som brukes til PBSI til høydose (HDR) -implantater som ofte brukes til APBI.
Når riktig dose og koordinater er etablert, er det eksterne kateteret koblet til en maskin, kalt en etterlaster, som mater den radioaktive kilden gjennom katetrene og fjerner dem når fraksjonen er fullført.
Sammenlignet med de fem til seks ukene som trengs for ekstern strålestråling, kan brystbrakyterapi fullføres på alt fra tre eller syv dager.
Intrakavitetsbrakyterapi utføres ofte over fem dager og involverer to 10 til 20-minutters økter levert med seks timers mellomrom. Interstitial brachyterapi, mindre vanlig brukt i dag, kan utføres som en sykehusprosedyre over en eller to dager.
Bivirkninger
Brachyterapi kan forårsake mange av de samme bivirkningene av ekstern strålestråling, selv om de pleier å være mindre alvorlige.
Fordi brachyterapi involverer ett eller flere små snitt, er det en ekstra risiko for infeksjon, spesielt hvis kateterstedet ikke blir rengjort eller får lov til å bli vått. I noen tilfeller kan en lomme med væske, kalt seroma, utvikle seg under huden og krever drenering med sprøyte og nål.
Langsiktige bivirkninger av strålebehandlingProton strålebehandling
Protonstrålebehandling, også kjent som protonterapi, er en avansert strålingsmetode som gir mindre skade på omgivende vev. I motsetning til røntgen med høy intensitet, som sprer stråling når den passerer gjennom en svulst, er strålingen som sendes ut i protonbehandling. reiser ikke utover svulsten.
I stedet frigjør de ladede partiklene, kalt protoner, bare energien når de når målet. Dette reduserer den såkalte "utgangsdosen" av stråling som kan skade sikkerhetsvev. Bivirkninger ligner på andre typer strålebehandling, men antas å være mindre alvorlige.
Selv om protonbehandling har eksistert siden 1989 og allerede brukes til å behandle visse kreftformer (inkludert prostatakreft og lymfom), pågår det forskning om det vil være effektivt for behandling av brystkreft.
De fleste av de nåværende studiene er fokusert på bruken i tidlig stadium og avansert lokalisert brystkreft.
Utover fraværet av klinisk forskning, er kostnadene og tilgjengeligheten av protonbehandling fortsatt betydelige barrierer for bruk. Til dags dato er det bare 27 sentre utstyrt med syklotroner med protonstråler i USA; kostnadene ved behandling er vanligvis to til tre ganger kostnaden for ekstern strålestråling.
10 Myter om strålebehandling