Innhold
- Formålet med prosedyren
- Risiko og kontraindikasjoner
- Før prosedyren
- Simulering
- Under prosedyren
- Følge opp
- Et ord fra veldig bra
Siden 2007 hadde PCI blitt allment akseptert som standard for omsorg for mennesker med småcellet lungekreft (SCLC), en mindre vanlig, men typisk mer aggressiv form for sykdommen. I 2017 ble prosedyren tvilt når studier publiserte i Lancet Onkologi konkluderte med at PCI ikke gjorde noe for å forbedre overlevelsestidene hos personer med omfattende SCLC, en mer avansert form for SCLC.
Selv om prosedyren fortsatt brukes med suksess hos personer med begrenset stadium av SCLC (en mindre alvorlig form for sykdommen), har bruken av det falt betydelig de siste årene.
Årsaker og risikofaktorer for småcellet lungekreftFormålet med prosedyren
Småcellet lungekreft har en sterk tendens til å spre seg til hjernen. Selv om cellegift vanligvis er god til å kontrollere sykdommen (i det minste en stund), har stoffene vanskeligheter med å trenge gjennom blod-hjerne-barrieren som omgir og beskytter hjernen mot giftstoffer. På grunn av dette har alle kreftceller som kommer inn i hjernen en bedre mulighet til å spre seg.
Omtrent 10% av personer med SCLC har hjernemetastaser på diagnosetidspunktet, mens 50% vil utvikle hjernemetastaser innen to år, ifølge en gjennomgang fra 2017 i Nåværende onkologi.
Forebyggende kraniell bestråling ("profylaktisk" som betyr forebyggende) er ment å forbedre oddsen ved proaktivt å forhindre spredning av kreftceller før det er tegn eller indikasjoner på metastase.
PCI brukes ofte hos personer med SCLC i begrenset trinn som har svart på den første behandlingen med cellegift og strålebehandling. Andre leger foreskriver det til personer med omfattende SCLC hvis det ikke er bevis for hjernemetastaser.
Tegn og symptomer på småcellet lungekreftBevis og kontrovers
I den opprinnelige studien fra 2007 rapporterte den nederlandske forskeren Ben Slotman og kollegaer at PCI økte ett års overlevelsesrate hos mennesker med begrenset stadium SCLC fra 13,3% til 27,1% - en nesten dobbelt økning - samtidig som risikoen for hjernemetastaser reduseres med nesten tredelt. Allikevel økte median overlevelsestiden fra 5,4 måneder til bare 6,4 måneder, en betydelig forbedring, men en som er dempet alvorlighetsgraden av bivirkninger som mange mennesker opplever.
De siste årene har noen forskere stilt spørsmålstegn ved om den utbredte bruken av PCI, særlig hos personer med omfattende stadium sykdom, til og med er passende.
I 2017 demonstrerte den japanske forskeren Toshiashi Takahashi og kollegaer at folk med omfattende SCLC faktisk har det Nedre overlevelsestider når de behandles med PCI sammenlignet med de som blir ubehandlet. Etterforskerne konkluderte med at PCI ikke er "viktig" for mennesker med omfattende SCLC og at rutinemessig overvåking av hjernemetastaser med magnetisk resonansavbildning (MR) er mer hensiktsmessig.
I etterkant av funnene har bruken av PCI sunket betydelig, ifølge en studie fra 2019 fra University of Texas MD Anderson Cancer Center i Houston. I følge etterforskerne tilbød 78% av onkologene PCI til pasienter med omfattende SCLC før Takahashi-studien, og falt til 38% etter publisering av forskningen.
Småcellet lungekreftoverlevelsesrateRisiko og kontraindikasjoner
Forebyggende kraniell bestråling spiller en viktig rolle i forebyggingen av hjernemetastaser ved å drepe kreftceller som kan være til stede. Strålingsdosen er langt lavere enn den som brukes til å kurere solide svulster, men betydelig høyere enn den som brukes til bildebehandlingstester som CT-skanning. Gjentatt eksponering for stråling på dette nivået kan føre til nevrotoksisitet der hjerneceller enten blir forstyrret eller permanent ødelagt.
PCI forårsaker ikke bare kortsiktige bivirkninger, men kan føre til langvarige skader, hvorav noen kanskje ikke er synlige før måneder eller år etter behandling. De vanligste kortsiktige bivirkningene inkluderer:
- Hodepine
- Utmattelse
- Hårtap (ofte permanent og komplett)
- Kvalme og oppkast
- Hudrødhet, peeling eller blemmer
- Tap av Appetit
- Vekttap
- Vanskeligheter med å svelge
De langsiktige effektene kan være dypere.
Forskning antyder at mellom 30 og 60% av personer som gjennomgår PCI vil oppleve nevrokognitiv tilbakegang, manifestert med hukommelsestap, forvirring, synsforandringer, manglende evne til å konsentrere seg, ustabilitet og nedsatt evne til å utføre hverdagslige oppgaver.
Risikoen har en tendens til å være størst hos eldre, mennesker som tar medisiner mot epilepsi, og de som har diabetes eller har hatt hjerneslag.
Hos noen mennesker kan PCI forstyrre blodårene i hjernen, forårsake "mikroblødninger" og øke risikoen for iskemisk hjerneslag.
Hvordan gjenkjenne hjerneblødningKontraindikasjoner
Likevel har PCI relativt få kontraindikasjoner. Fordi PCI kan svekke blodårene i hjernen, blir det aldri brukt hos personer med cerebrovaskulære tilstander som hjerneslag, aneurismer og vaskulære misdannelser. Det brukes heller ikke til personer med epilepsi, da det sannsynligvis øker hyppigheten og alvorlighetsgraden av anfall.
PCI bør også unngås hos personer med dårlig ytelsesstatus (dvs. de som ikke klarer å ta vare på seg selv). Personer som har kort forventet levetid, bør også unngå PCI, da det sannsynligvis vil forårsake mer skade enn godt.
PCI brukes ikke hos personer med ikke-småcellet lungekreft (NSCLC), den vanligste formen for sykdommen, og i økende grad unngås hos personer med omfattende SCLC.
Før prosedyren
Beslutningen om å bruke profylaktisk kranialbestråling er veldig personlig. På grunn av den økte risikoen for nevrotoksisitet og nevrokognitiv svekkelse, må fordelene og risikoen veies nøye sammen med din langsiktige prognose.
I tillegg vil legen din vurdere ytelsesstatusen din (vanligvis vurdert fra en skala fra 0 for helt aktiv til 4 for fullstendig funksjonshemmede) for å avgjøre om du tåler behandling.
Hvis du er en kandidat for PCI, vil du bli planlagt å møte en spesialist kjent som en strålingsonkolog som vil begynne tidlige forberedelser og lede deg gjennom prosedyren.
Hvordan forberede deg på strålebehandlingTiming
PCI leveres i en serie behandlinger, gitt en eller to ganger daglig i fem dager i uken i opptil tre uker. Hver strålebehandling varer bare noen få minutter, men med forberedelse og ventetid bør du forvente å være der i 45 minutter til en time.
Hvis det kreves mer enn én stråledose, må du vente fire timer mellom dosene. Dette innebærer vanligvis en mindre dose. Så ubeleilig det kan virke, er det bevis for at tilnærmingen er mer effektiv.
plassering
Forebyggende kraniell bestråling utføres oftest i radiologienheten til et sykehus, selv om det er spesialiserte radiologienheter i visse kreftbehandlingssentre.
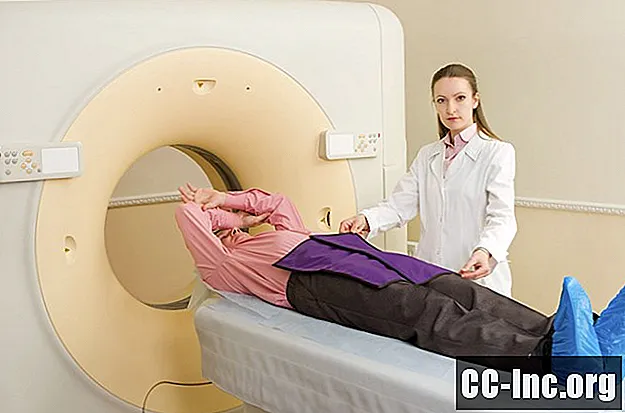
PCI utføres med en maskin kalt CT-simulator, som ser ut som en vanlig CT-skanner, men som gir en høyere dose med fokusert stråling. Maskinen er sammensatt av en flatbed som glir inn og ut av en doughnutformet portal som leverer stråledosen.
Topp 10 kreftsykehus i USAHva skal jeg ha på meg
Da du blir bedt om å kle deg fra livet og opp, bruk en behagelig topp som du enkelt kan ta av og på igjen. La smykker og andre verdisaker være hjemme. Briller og hårstykker må også fjernes.
Mat og Drikke
Det er ingen restriksjoner for mat eller drikke forbundet med PCI.
Kostnads- og helseforsikring
Kostnaden for PCI kan variere fra sted til sted, men kan lett løpe inn i titusenvis av dollar. I dag er helseforsikringsselskaper mindre sannsynlig å godkjenne PCI for personer med omfattende SCLC og vil nesten alltid avvise forespørsler om bruk hos personer med NSCLC.
For å beregne utgiftene dine, be om et kostnadsoverslag fra radiologienheten og sjekk hvilken andel du er ansvarlig for, basert på tidsplanen for kopiering / samforsikring i forsikringsplanen din (både før og etter egenandelen). Du bør også sjekke hva maksimumsverdien din er; Dette er det maksimale beløpet du må betale lommen for forsikringsåret.
Hvis kostnadene utenom lommen er ublu, spør radiologienheten om de tilbyr en avdragsfri plan eller økonomiske hjelpeprogrammer. Det er større sannsynlighet for at større sykehus tilbyr disse.
6 gratis eller rimelige helseforsikringsalternativerHva skal man ta med
Sørg for å ta med førerkort eller myndighets-ID, forsikringskortet ditt og en godkjent betalingsmåte hvis det kreves forhåndsbetaling eller samforsikringskostnad.
Simulering
Før din første behandling er planlagt, må du delta på en planleggingsøkt kalt en simulering. Dette brukes til å beregne riktig stråledose og kartlegge behandlingsområdet med både stråle onkolog og strålebehandling.
For å sikre at hodet ditt er i riktig posisjon for hver eneste behandling, vil en ansiktsform formes med et gitterlignende termoplastisk materiale som raskt stivner når det varmes opp. Når hodet er riktig plassert på flatbedet, vil strålebehandleren glatte ut materialet langs ansiktets linjer og vente på at det skal stivne. Hele prosessen tar rundt 30 minutter.
Menn med ansiktshår må barbere ansiktet helt for å sikre at formen er nøyaktig.
I motsetning til andre former for hode- og nakkestråling, som retter en fokusert strålestråle på den nøyaktige plasseringen av en svulst, leverer PCI et mer generalisert utvalg av stråling. Likevel vil strålingsteamet ta nøyaktige målinger og merke på ansiktsmasken for å sikre at andre vev forblir uberørt.
Som en del av simuleringen kan strålingsteamet utføre en CT-skanning for å bekrefte det "informerte feltet" av behandlingen. Røntgenstråler med lav dose (kalt strålefilmer) kan hjelpe til med å registrere hodeposisjonen din når den er riktig plassert.
Når er kirurgi indikert for småcellet lungekreft?Under prosedyren
På dagen for prosedyren, ankom minst 15 minutter på forhånd for å registrere deg og bosette deg i. PCI blir vanligvis overvåket av strålebehandleren ved hjelp av en radiologisykepleier.
Forberedelse
Når du er registrert, blir du ført bak og bedt om å kle av deg fra livet og opp. En sykehuskjole vil bli gitt for deg å bytte til. Du kan legge igjen på buksene, sokkene og skoene dine.
Sykepleieren vil da ta vekten og vitale tegn, som vil bli overvåket så lenge PCI-behandlingen varer. Etter den første økten vil sykepleieren også sjekke om du opplever bivirkninger fra forrige økt.
Gjennom hele prosedyren
Forebyggende kraniell bestråling er relativt grei. Når du er lagt i liggende stilling (med forsiden opp) på flatbedet, vil strålebehandleren plassere hodet riktig og dekke det med den forhåndsstøpte ansiktsmasken.
Med de forhåndsinnstilte koordinatene og stråledosen kan strålebehandleren gjennomføre hele prosedyren bak en beskyttende skjerm. En toveis intercom lar deg kommunisere frem og tilbake.
Flatbunnen flyttes deretter eksternt inn i CT-portalen, hvor stråledoser på mellom 12 og 18 grå enheter (Gy) brukes. (Til sammenligning behandles solide tumor kreftformer med 60 til 80 Gy, mens lymfomer behandles med 20 til 40 Gy.)
Du vil høre hvirrende lyder under prosedyren, men ellers føler du ingenting.
Etterbehandling
Når prosedyren er fullført, fjernes ansiktsmasken, og du kan ta på deg klærne igjen. Hvis du opplever bivirkninger av noe slag, gi beskjed til sykepleier eller strålebehandling. De fleste kan kjøre seg hjem etter å ha gjennomgått PCI.
Etter prosedyren
Det er ikke uvanlig å oppleve bivirkninger ved PCI-terapi, hvorav noen kan bli verre når behandlingen skrider frem. Det er visse ting du kan gjøre for å administrere dem:
- Hodepine: Tylenol (acetaminophen) er vanligvis det beste alternativet for behandling av hodepine. Aspirin og andre ikke-steroide antiinflammatoriske legemidler kan derimot forårsake blødning og fremme mikroblødninger. Fordi hjernebestråling induserer encefalitt (hjernebetennelse), kan steroide medikamentet deksametason foreskrives for å lindre betennelse.
- Utmattelse: Strålingsindusert tretthet behandles best ved å få rikelig med hvile. En liten trening eller en tur rundt blokken kan også hjelpe både fysisk og mentalt.
- Hudirritasjon: Stråleindusert erytem (hudrødhet) kan være forverrende og føre til avskalling og blemmer, spesielt hos personer med lys hud. Du kan bedre håndtere dette ved å ta kule dusjer, unngå sterke såper og dufter, fukte regelmessig og pudre den berørte huden med maisstivelse (ikke talkum) for å holde huden tørr.
- Spiseproblemer: PCI kan noen ganger forårsake dysfagi (svelgevansker) samt halsbrann og kvalme. For å overvinne dette, spis mykere mat eller supper. Du kan også møte en diettist for å diskutere kostholdsstrategier under og etter PCI-behandling. For å redusere kvalme, spør legen din om et antinausealt legemiddel som Zofran (ondansetron) eller nipp til ingefærte eller ingefærøl.
- Hårtap: Behandlingsindusert alopecia (hårtap) kan være veldig bekymringsfull. Det er lite du kan gjøre hvis dette skjer som et resultat av PCI, men det er viktig å huske at ikke alle opplever hårtap. Hvis det oppstår, er det selskaper du kan kontakte som lager parykk spesielt for mennesker med kreft og andre måter du kan takle både fysisk og følelsesmessig.
Følge opp
Fordi profylaktisk kraniell stråling er forebyggende, er det eneste målet for suksess fraværet av hjernemetastaser i bildestudier. Onkologen din vil planlegge rutinemessige skanninger av CT, MR eller positronemisjonstomografi (PET) for å overvåke eventuelle tegn på metastase, ikke bare i hjernen, men også i leveren, bein og andre organer.
Legen din vil også overvåke eventuelle nevrokognitive problemer som kan oppstå. Noen kan være tilfeldige, særlig hos eldre mennesker der nevrokognitiv tilbakegang er vanlig. For andre er det behandlinger som potensielt kan hjelpe.
Legemidler som Aricept (donepezil) som brukes til behandling av henholdsvis Alzheimers og Ritalin (metylfenidat) og Provigil (modafinil) som brukes til å behandle ADHD og narkolepsi, brukes noen ganger off-label hos personer med kognitiv svikt på grunn av hjernebestråling.
Et ord fra veldig bra
Forebyggende kranialbestråling kan bidra til å forlenge livet og forhindre sykdomsprogresjon hos mennesker med visse typer småcellet lungekreft, men det kommer med risiko. Hvis PCI anbefales, må du avveie fordelene ved behandling mot potensielle risikoer for å ta det valget som er best for deg som individ.
Snakk med medlemmer av støttenettverket ditt, inkludert leger, rådgivere, venner og familie. Bli med i en online eller personlig støttegruppe for å møte andre som har gjennomgått PCI selv.
Hvis du vurderer om PCI er riktig for deg, er det verken et "riktig" eller "feil" valg. Det er bare informert valg, og det begynner og slutter med deg.
Hvor finner du støttegrupper for lungekreft