
Innhold
Hvis du har psoriasis og utvikler leddsmerter, vil legen din også få deg til å sjekke for psoriasisartritt (PsA). Det er også vanlig å ha PsA og utvikle psoriasis senere. Hvorfor er det en sammenheng mellom disse to forholdene? Er det mer sannsynlig at personer med psoriasis eller psoriasisartritt utvikler begge tilstandene?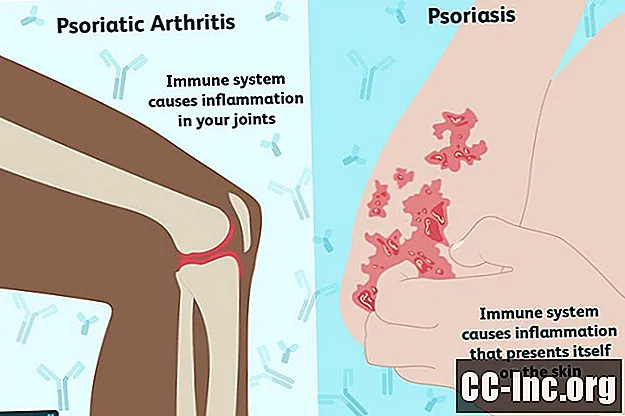
Tilkoblingen
Unormale immunforsvar er kjernen i både PsA og psoriasis. Ved psoriasis mislykkes immunforsvaret og får hudceller til å vokse for raskt. Akkumuleringen av hudceller forårsaker lag med røde, kløende plakk. Med PsA inflammerer immunforsvaret ledd og bindevev, forårsaker hevelse og smerte i disse områdene.
De fleste opplever hudsymptomer før leddsmerter. Personer som har alvorlig psoriasis har høyere risiko for å utvikle PsA senere.
Noen ganger vises imidlertid leddgikt symptomer måneder eller til og med år før hudproblemer. I slike tilfeller er det vanskeligere å stille en dobbel diagnose eller til og med å diagnostisere PsA riktig.
Det er en genetisk komponent i både PsA og psoriasis, selv om forskere ikke er sikre på hvilke gener som er ansvarlige for å forårsake disse tilstandene.
Å ha spesifikke gener for PsA og psoriasis betyr selvfølgelig ikke at du til slutt vil utvikle en eller begge tilstandene. For å utvikle disse tilstandene kan du bli utsatt for visse utløsere i tillegg til å ha spesifikke gener. Å være utsatt for disse utløserne i tillegg til gener garanterer fortsatt ikke PsA og / eller psoriasis. Utløsere og gener øker risikoen.
Mulige utløsere inkluderer:
- Stress
- Infeksjoner
- Hudskader
- Tatoveringer og piercinger
- Visse medisiner
- Kaldt vær
- Bruk av alkohol og / eller tobakk
Utløsere er også ansvarlige for å forårsake bluss (perioder der sykdomssymptomene er aktive). Utløsere for PsA og psoriasis vil variere jo lenger du har hatt en eller begge tilstandene, og vil også variere fra person til person.
Vanlige utløsere av psoriasis
Utbredelse
I følge National Psoriasis Foundation har opptil 30 prosent av personer med psoriasis også psoriasisartritt. Imidlertid rapporterte en metaanalyse i Journal of the American Academy of Dermatology finner forekomsten av PsA hos pasienter med psoriasis faktisk kan være lavere enn 20 prosent.
Metaanalysen identifiserte 266 studier av pasienter med psoriasis. Av 976408 personer hadde 19,7 prosent også PsA. Noen forekomstforskjeller eksisterte blant studiene, men forskerne antyder at disse kan være relatert til genetiske og miljømessige faktorer som er typiske for utvikling av autoimmune sykdommer.
Forskjeller kan også være relatert til forskjellige metoder for klassifisering av data.
Forskjeller
Betennelse i både PsA og psoriasis starter på innsiden. Med PsA er betennelsesprosessen usynlig. Med psoriasis går innvendig betennelse utenfor huden. Mens de underliggende prosessene med psoriasis og PsA er like, er det forskjeller mellom de to tilstandene.
plassering
Det er ingen sammenheng mellom plasseringen av hudplakk og berørte ledd. For eksempel, å ha hudlesjoner i albuen din, betyr ikke at du vil ha smerter, hevelse og problemer med å bøye eller bevege seg med albuen. Eller du kan ha hovne, betente tær, men ingen plaketter på føttene.
Skade
Psoriasis forårsaker ikke varig skade på huden din, for eksempel arr. Imidlertid kan PsA alvorlig skade leddene dine og etterlate dem deformerte, og til og med forårsake funksjonshemming, spesielt hvis de ikke blir behandlet eller underbehandlet.
Det er en god ide å jobbe med legen din selv om PsA-symptomene dine blir bedre.
Det er også viktig å fortsette å ta medisinene dine så lenge legen din ber deg om det.
Progresjon
Den vanligste typen psoriasis er plakkpsoriasis, som rammer opptil 90 prosent av personer med psoriasis. Hudplakk ved plakkpsoriasis har en tendens til å komme og gå.
PsA, derimot, er progressiv. Betennelsen assosiert med det kan føre til langvarig skade, og symptomene kan potensielt bli verre med tiden. I tillegg har personer med PsA høyere risiko for andre sykdommer, inkludert hjertesykdom, depresjon og diabetes.
Plaque Psoriasis: Tegn og symptomerBehandling
Aggressiv behandling for PsA bør starte så snart leddsymptomer utvikler seg fordi PsA kan være ganske svekkende. Legen din vil lage en behandlingsplan basert på alvorlighetsgraden av både psoriasis og PsA og hvordan du reagerer på behandlingen.
Det er to typer medisiner som behandler både hud- og leddsymptomer: sykdomsmodifiserende antireumatiske legemidler (DMARDs) og biologiske stoffer.
DMARDs, som Arava (leflunomid), Trexall (metotreksat) og Azulfidin (sulfasalazin) undertrykker immunforsvaret for å bremse inflammatoriske prosesser. Hvis symptomene dine er alvorlige, spesielt med PsA, kan legen din anbefale to DMARD-er.
Biologiske medikamenter er laget av levende celler. De behandler PsA og psoriasis ved å målrette mot de delene av immunsystemet der det oppstår betennelse. Legemidler, som Stelara (ustekinumab), en IL-12 og IL-23-hemmer, og Cosyntyx (secukinumab), en IL-17-hemmer, har vært nyttige i behandling av både symptomer på psoriasis og PsA.
Hvis PsA er alvorlig, vil legen din foreskrive et biologisk legemiddel, i tillegg til ett eller to DMARDs.
Andre behandlinger vil fokusere på den ene eller den andre tilstanden. For eksempel kan legen din anbefale aktuelle medisiner for å behandle hudsymptomer og ikke-steroide antiinflammatoriske legemidler (NSAIDs) som Advil (ibuprofen), kan lette leddbetennelse og smerte.
Et ord fra veldig bra
Hvis du har psoriasis, er det sannsynligheten for at du kan utvikle psoriasisartritt. Hold øye med symptomer på leddsmerter og stivhet. Hvis du begynner å utvikle symptomer, snakk med legen din. Han eller hun kan henvise deg til en revmatolog som vil avgjøre om PsA eller en annen artrittisk tilstand er involvert.
Hvis du får diagnosen PsA, bør behandlingen starte så tidlig som mulig for å redusere potensialet for leddskade og funksjonshemning. Riktig behandling vil også bevare livskvaliteten og redusere risikoen for livstruende komplikasjoner.
PsA-behandlingsalternativer- Dele
- Vend
- E-post