Innhold
- Hva er kirurgi for tarmobstruksjon?
- Formål med tarmobstruksjonskirurgi
- Hvordan forberede
- Hva du kan forvente på dagen for kirurgi
- Gjenoppretting
- Et ord fra veldig bra
Hva er kirurgi for tarmobstruksjon?
Tarmobstruksjonskirurgi er en intervensjonsprosedyre som involverer begge:
- Fjerning av noe materiale som blokkerer tarmene (som avføring, kreft, en polypp, en smittsom abscess eller en vri i tarmen)
- Reparere av tarmregioner som kan ha blitt skadet på grunn av hindringen
Denne operasjonen utføres på et sykehus under narkose. Det kan planlegges på forhånd, men noen ganger må tarmobstruksjonskirurgi gjøres som en nødprosedyre på grunn av raskt forverrede og livstruende komplikasjoner.
Du kan ha en laparoskopisk prosedyre, som utføres med noen få små snitt, eller du trenger kanskje en åpen laparotomi med et stort snitt. Omfanget av blokkering er ikke nødvendigvis den primære faktoren når det gjelder om du vil ha en større prosedyre eller en minimalt invasiv.
Det er en rekke teknikker som brukes i tarmobstruksjonskirurgi, og prosedyren din kan omfatte trinn som:
- Fjerning av en obstruktiv lesjon
- Reparasjon av blodkar
- Reseksjon av alvorlig skadede områder i tarmene
- Oppretting av stomi (dannelse av hull i magen din som avfall kan komme ut av kroppen)
Når du bestemmer deg for en tilnærming, vil kirurgene vurdere flere ting, inkludert antall blokkeringer og plassering, årsaken til tarmobstruksjonen, risikoen for infeksjon og eventuelle tidligere operasjoner.
Kontraindikasjoner
Tarmobstruksjon kirurgi er en viktig prosedyre. Men gitt at det ofte er en kritisk nødvendig, oppveier proffene ofte ulempene hos mange pasienter.
Imidlertid kan årsaken til hindringen som vurderes ved siden av deres alder og generelle helseprofil, hos enkelte individer føre til at en lege konkluderer med at kirurgi ikke er det beste alternativet for pasienten, sett på alt.
Dette gjelder spesielt eldre pasienter. En gjennomgang av forskning publisert i World Journal of Emergency Surgery bemerker at "skrøpelige" pasienter med tynntarmsobstruksjon som er over 70 år har større risiko for dårlige resultater etter tarmobstruksjon enn jevnaldrende som har en bedre generell helse - så mye at innvirkningen på livskvalitet og dødelighet kan oppveie fordelene av prosedyren (avhengig av årsaken til hindringen).
Kroniske tarmhindringer som ikke kan fjernes ved kirurgi kan forekomme hos noen pasienter, spesielt de med avansert kreft. Dette kan skyldes innsnevrede strukturer og / eller stor tumorstørrelse.
Potensielle risikoer
I tillegg til standardrisikoen ved kirurgi og anestesi inkluderer mulige komplikasjoner etter tarmobstruksjon:
- Ødem (opphopning av væske og betennelse)
- Infeksjon
- Ny, vedvarende eller forverret tarmobstruksjon etter operasjonen
- Skader på nærliggende organer i kroppen
- Dannelse av arrvev (vedheft) i bukhulen din som øker risikoen for en annen tarmblokkering i fremtiden
- Ufullstendig helbredelse av tarmregionene som er sydd sammen (anastomotisk lekkasje), som kan forårsake presserende livstruende problemer
- Postkirurgiske problemer med stomien (kolostomi, ileostomi eller J-pose)
- Midlertidig lammelse (frysing) av tarmen, kjent som lammende ileus
Formål med tarmobstruksjonskirurgi
En tarmobstruksjon kan oppstå plutselig (akutt) eller kan sakte forverres over tid (kronisk).
Når visse årsaker er skyld, kan konservative tiltak prøves før man vurderer tarmobstruksjonskirurgi. I andre er kirurgi det viktigste behandlingsalternativet, og noen ganger er det presserende behov.
Tarmhindring kan fort bli livstruende. Kirurgi gjøres for å redde tynntarmen og for å forhindre farlige komplikasjoner som kan oppstå når en hindring ikke behandles, inkludert:
- Kroniske magesmerter, kvalme og oppkast
- Forebygging av at mat og avføring passerer gjennom tarmene
- Permanent tarmskade
- Problemer med blodstrøm i tarmene
- Nekrose (vevsdød) av tarmvev
- Blødning eller lekker fra tarmene
- Væske- og elektrolyttforstyrrelser
Når alvorlige, kan disse problemene forårsake hypotensjon, manglende organsvikt eller død. En fullstendig tarmobstruksjon er en alvorlig medisinsk nødsituasjon som krever kirurgi.
Jo raskere en betydelig tarmblokkering fjernes, jo bedre sjanser for å overleve. Kirurgi i løpet av de første 36 timene reduserer dødeligheten til 8%, mens forsinkelse av operasjonen siste 36 timer har 25% dødelighet.
Indikasjoner og vurdering
Hvis du har symptomer på tarmobstruksjon - for eksempel alvorlig smerte, intermitterende kramper, endringer i avføring - vil legen din foreta en fysisk undersøkelse for å kontrollere magen og tarmlyden.
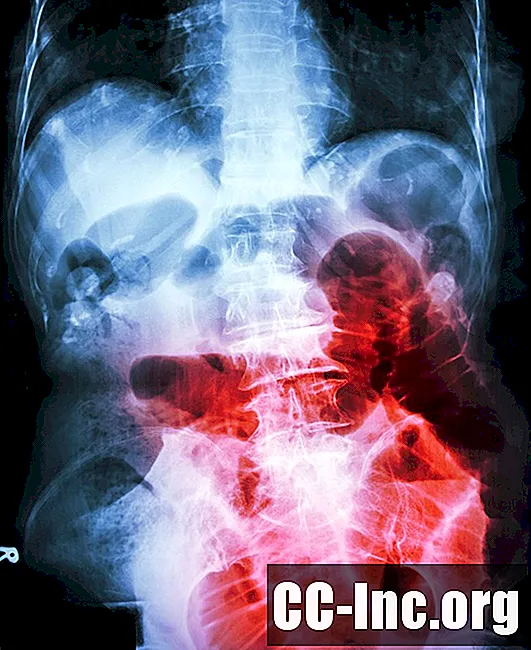
Diagnostisk testing kan vanligvis identifisere antall hindringer, deres plasseringer og årsaken.
Det er sannsynlig at du får røntgen i magen, CT (CT) eller ultralyd. Disse testene involverer vanligvis intravenøs (IV, i en vene) injeksjon av kontrastmateriale. En barium klyster er en mer invasiv avbildningstest der en liten mengde kontrastmateriale blir satt inn i endetarmen for å visualisere tarmstrukturer.
I tillegg vil du få blodtappet slik at fullstendig blodtelling og elektrolyttnivå kan kontrolleres. Og du vil få en urinanalyse, som gjenspeiler elektrolyttnivået og kan vise tegn på en infeksjon.
En sigmoidoskopi eller en koloskopi kan også være en del av din diagnostiske evaluering. Dette er invasive diagnostiske prosedyrer som bruker et kamera gjenget gjennom tykktarmen for å visualisere strukturen på innsiden av tarmene.
Du kan trenge tarmobstruksjon hvis det er bestemt at du har noen av følgende problemer:
- Mekanisk hindring: En blokkering inne i lumen (passasje) i tynntarmen kan skyldes kreft, inflammatorisk tarmsykdom IBD), hevelse eller infeksjon.
- Innsnevring: Trykk utenfra tarmene kan skape trykk. Dette kan oppstå på grunn av kreft eller arrvev som ofte utvikler seg etter abdominal kirurgi eller strålebehandling.
- Rotasjon: Vridning av tarmen kan være en konsekvens av arrvev, muskelsykdom eller nervesykdom.
- Brokk: En svekkelse av bukmuskelveggen kan danne en lomme som kan presse tarmen.
- Myopati eller nevropati: Medfødte eller ervervede tilstander som hindrer tarmmusklene i å bevege seg ordentlig, kan føre til at tarmene kollapser, komprimerer lumen eller kan føre til forvrengte bevegelser.
- Iskemisk kolitt: Tap av blodstrøm til en del av tarmene kan skyldes en blodproppsforstyrrelse.
Kirurgi som annenlinjebehandling
Hvis tarmobstruksjon er forårsaket av ødem, betennelse eller herdet avføring, kan legen din prøve konservative behandlinger før tarmobstruksjon.
Disse alternativene brukes når en person er medisinsk stabil og tarmen ikke er i umiddelbar fare eller nekrose, eller når risikoen for kirurgi er veldig høy (for eksempel på grunn av underliggende sykdom, som hjertesykdom).
Konservative terapier inkluderer:
- IV væsker og medisiner: Elektrolytter og væske gis intravenøst for å behandle eller forhindre dehydrering og gjenopprette elektrolyttbalansen. Medisiner gis for å myke avføring, indusere tarmmotilitet (peristaltikk) og lindre kvalme og oppkast.
- Klyster: En dyse settes inn i anusen din og væske injiseres i endetarmen. Du blir bedt om å holde væsken i en periode, og deretter sitte på toalettet for å evakuere tarmene.
- Nasogastric tube: Et langt, tynt rør føres gjennom nesen i magen og ned til tarmen. Dette kan brukes til å suge ut avfall over blokkeringen, avlaste gassoppbygging og redusere hevelse.
- Kolorektal rør: Et langt, tynt rør settes inn gjennom endetarmen i tykktarmen og brukes til å fjerne væske, gass og betennelse.
Hvis disse behandlingene ikke lindrer blokkeringen, kan kirurgi være neste trinn.
Bemerkelsesverdig og ifølge en studie publisert i tidsskriftet Medisin, tilbakevendende tarmobstruksjon - spesielt etter abdominal kirurgi (som for kreft) - har en tendens til å vedvare når den gjentatte ganger behandles med konservative terapier og kan ha større sjanse for å løse seg med kirurgi i stedet.
Hvordan myke avføringenHvordan forberede
En akutt tarmobstruksjon kan være ekstremt smertefull og resulterer ofte i et besøk på legevakten. Ved akutt og kronisk tarmobstruksjon kan kirurgi forekomme i løpet av få timer til opptil tre dager etter diagnosen.
plassering
Tarmobstruksjon kirurgi utføres på sykehuset i et operasjonsrom.
Hva skal jeg ha på meg
For operasjonen og gjenværende sykehusopphold, vil du ha en sykehuskjole. Det anbefales at du ankommer operasjonen med løstsittende klær som er enkle å bytte ut av.
Ikke bruk smykker under operasjonen og la noe av verdi være hjemme.
Mat og Drikke
Kirurgi for tarmobstruksjon gjøres vanligvis under generell anestesi. Ideelt sett bør du ikke spise eller drikke i omtrent åtte timer før generell anestesi. Imidlertid, når prosedyren er utført i en nødsituasjon, er ikke pre-kirurgisk faste alltid mulig.
Hvorfor du ikke kan spise eller drikke før kirurgiMedisiner
Det er viktig å varsle det kirurgiske teamet om reseptbelagte medisiner og kosttilskudd du tar for øyeblikket. Visse medisiner kan være problematiske under operasjonen. Spesielt kan blodfortynnere forårsake overdreven blødning.
Hva skal man ta med
I tillegg til personlig pleie og komfortartikler som toalettsaker og skift av klær, må du sørge for at du har helseforsikringsdokumenter og personlig identifikasjon med deg.
Hvis du tar reseptbelagte medisiner eller reseptfrie medisiner, må du ta med deg en liste over dem. Noen av disse medisinene må kanskje endres, eller legen din kan foreskrive nye etter prosedyren.
Ved utskriving vil du sannsynligvis ikke få lov til å kjøre, så ordne transport på forhånd.
Hvordan pakke for et komfortabelt sykehusoppholdHva du kan forvente på dagen for kirurgi
Før operasjonen vil legen din forklare prosedyren i detalj, inkludert en trinnvis beskrivelse, risikoen ved kirurgi og hvordan en typisk gjenoppretting ser ut. Du vil sannsynligvis bli bedt om å signere samtykkeerklæringer også på dette tidspunktet.
Avhengig av omfanget av prosedyren, kan tarmobstruksjonskirurgi ta fra en time til tre og en halv time.
Før operasjonen
Før kirurgi vil du bytte til en sykehuskjole og få en IV satt inn i venen, slik at du kan motta væskene og medisinene du trenger. Du blir fraktet til operasjonsstuen og flyttet til operasjonsbordet.
Anestesileverandøren vil først gi deg et IV-beroligende middel for å hjelpe deg med å slappe av. Deretter settes et endotrakealt rør (pusteslange) gjennom munnen og inn i luftrøret før det er koblet til ventilatoren for å hjelpe deg å puste under prosedyren. Anestesimedisinen vil sikre at du ikke kan bevege deg eller føle smerte under prosedyren.
Typer av anestesi brukt under kirurgiEt foley kateter er plassert i urinrøret for å samle urin. Du kan også ha et nasogastrisk rør plassert i nesen og ned til munnen for å samle blod og væske fra magen under operasjonen.
Det kirurgiske personalet vil pusse magen din med en løsning som dreper bakterier og legger en drapere rundt kirurgisk område for å forhindre infeksjoner.
Etter at det er bekreftet at du er helt i narkose, vil operasjonen din begynne.
Under operasjonen
Din kirurg vil bestemme riktig teknikk for å fjerne hindringen basert på plassering, størrelse og årsak. Mye av denne planleggingen vil skje før operasjonen, men noen beslutninger kan også tas under operasjonen. For eksempel kan du ha kreftinvasjon i tarmen som krever en mer omfattende reseksjon enn opprinnelig planlagt. Eller legen din kan se flere vedheft på flere steder som må fjernes under operasjonen.
Laparoskopisk tarmobstruksjon kirurgi trinn
Minimal invasiv kirurgi kan bruke tynne omfang, som er rør som er satt inn gjennom en eller flere små snitt i magen. Alternativt kan endoskopi, der et rør plasseres i munnen, eller sigmoidoskopi, der et rør plasseres i endetarmen, brukes til å behandle blokkeringen.
Med minimalt invasive laparoskopiske prosedyrer bruker kirurgen en dataskjerm for å se tarmene og hindringen. Noen ganger blir fanget avføring ødelagt og suges ut gjennom røret. Eller en polypp eller svulst kan fjernes, etterfulgt av reparasjon av det vedheftende tarmvevet. En stent kan plasseres hvis det hindrede området er utsatt for tilbakevendende obstruksjon, for eksempel på grunn av nedsatt nerve eller muskler.
Eventuelle magesnitt vil bli lukket med masker eller steri-tape. Og såret ditt vil bli dekket med sterilt gasbind og tape for å beskytte det.
Åpne tarmobstruksjon kirurgiske trinn
Åpen kirurgi er nødvendig når tarmene er kvalt på grunn av rotasjon eller kompresjon, eller hvis hindringen skyldes tap av tarmblodstrøm. Med en åpen laparotomi kan kirurgen gjøre opp til et 6-8-tommers abdominal snitt for å få tilgang til tarmobstruksjonen for dekompresjon og reparasjon.
Avhengig av årsaken til obstruksjonen og tilknyttet tarmskade, kan kirurgen din også trenge å utføre ett eller flere av følgende:
- Kirurgisk reseksjon: Fjerning av en del av tykktarmen kan være nødvendig når det er en invasiv masse, for eksempel kreft.
- Fjerning av vedheft: Hvis du har arrvev som klemmer tarmene fra utsiden, krever dette ofte forsiktig snitt for å kutte dem vekk, selv om arrvev kan komme tilbake igjen.
- Stentplassering: En stent, som er et rør som holder tarmen åpen, kan plasseres inne i tarmen for å tillate passering av mat og avføring og for å forhindre ny blokkering. Dette kan være nødvendig når en tarmobstruksjon er tilbakevendende eller når tarmene er alvorlig skadet.
- Kolostomi / ileostomi: Hvis tarmene dine er skadet eller betent, kan det være behov for en permanent eller midlertidig ileostomi eller kolostomi, som er en kunstig åpning i magen for avfall eller avføring. Noen ganger plasseres disse midlertidig for å forhindre at en alvorlig gastrointestinal infeksjon sprer seg i kroppen. Det er imidlertid mulig at endene på tarmene ikke kan kobles til igjen, i så fall kan disse åpningene være nødvendige på lang sikt.
- Revaskularisering: Iskemisk kolitt kan kreve revaskularisering, som er reparasjon av de blokkerte blodkarene som tilfører blod til tarmene.
Når operasjonen er fullført, vil kirurgen bruke oppløselige suturer for å lukke indre snitt. Det ytre snittet er forseglet med sting eller kirurgiske stifter, og såret dekket med sterilt gasbind og tape.
Lær hvordan du tar vare på snittet ditt etter kirurgiEtter operasjonen
Når operasjonen er fullført, blir anestesien stoppet eller reversert, og du vil sakte begynne å våkne. Etter hvert som anestesien din forsvinner, vil pusten bli fjernet og du vil bli flyttet til restitusjonsrommet for overvåking.
Du vil være groggy først og sakte bli mer våken. Når du er våken og blodtrykket, pulsen og pusten er stabil, blir du flyttet til et sykehusrom for å begynne å komme deg.
IV vil forbli på plass slik at du kan motta medisiner og væsker resten av sykehusoppholdet. På samme måte vil urinkateteret forbli på plass til du fysisk er i stand til å komme deg ut av sengen og gå på do.
Noen mennesker som kommer seg etter en laparoskopisk prosedyre, kan kanskje komme seg ut av sengen flere timer etter operasjonen; det kan ta noen dager å gå tilbake til å gå og tisse på egenhånd etter åpen operasjon.
Gjenoppretting
Etter operasjon for tarmobstruksjon, trenger magen og tarmene tid til å gjenvinne normal funksjon og helbrede. Hvor lang tid det vil ta, avhenger av omfanget av prosedyren din og eventuelle helsemessige forhold du kan ha, for eksempel tykktarmskreft.
De fleste pasienter blir på sykehuset i mellom fem og syv dager etter tarmobstruksjon. Det kan ta flere uker eller måneder å gå helt tilbake til normale aktiviteter.
Det medisinske teamet ditt jobber med deg for å håndtere smerter etter kirurgi. Opioider, som vanligvis brukes til å lindre smerte, kan føre til postoperativ forstoppelse og brukes sparsomt etter tarmobstruksjon. Ikke-steroide antiinflammatoriske medisiner (NSAIDs) kan også være risikabelt da de kan forårsake blødning i mage eller tarm. .
Før utslipp
Legene dine vil bekrefte at du kan passere gass før du får lov til å drikke små mengder væske. Kostholdet ditt begynner med klare væsker og (når kroppen din viser tegn på at den er klar) går du sakte til myk mat.
Du vil få instruksjoner om sårpleie, medisiner, tegn på infeksjon, komplikasjoner å se etter, og når du trenger å gjøre en oppfølgingsavtale. Følg alle legens instruksjoner og ring kontoret med spørsmål eller bekymringer.
Hvis det var nødvendig med kolostomi eller ileostomi, vil du ha et rør med en pose festet for å samle avføring. Sykepleieren din vil instruere deg i hvordan du skal ta vare på det før du går hjem.
Helbredelse
Noen pasienter kan kreve en besøkssykepleier for å sjekke såret når det leges, føre tilsyn med kolostomi / ileostomi eller administrere tubemat.
Når du er hjemme og på vei til bedring, må du huske på noen ting:
- Sårpleie: Følg legens instruksjoner om hvordan du skal ta vare på såret ditt og eventuelle forholdsregler du må ta når du bader. Se etter tegn på infeksjoner, som rødhet, hevelse, blødning eller drenering fra snittstedet.
- Aktivitet: Å bevege seg gjennom hele dagen vil bidra til å forhindre blodpropp og fremme helbredelse. Men unngå anstrengende trening eller løfte tunge gjenstander til såret ditt har grodd helt (omtrent fire til seks uker). Ikke trene før legen din gir deg klarsignal.
- Kosthold: Legen din kan foreskrive et mykt gastrointestinalt kosthold i opptil seks uker etter operasjonen, som er en diett med lite fiber. Unngå i så fall fersk frukt (annet enn bananer), nøtter, kjøtt med hylster (som pølse), rå grønnsaker, mais, erter, belgfrukter, sopp, stuvede tomater, popcorn, potetskinn, stekegrønnsaker, surkål, hel krydder (som pepperkorn), frø og fiberrike kornprodukter (som kli). Vær imidlertid klar over at det kan ta flere uker før du tåler vanlig mat. Nasogastrisk rør forblir på plass til dette skjer. Noen pasienter fortsetter å få ernæring gjennom et mateslange etter hjemkomsten.
- Medisiner: Å opprettholde regelmessig avføring er viktig for å forhindre fremtidige blokkeringer. Legen din kan sette deg på et tarmregime med avføringsmyknere, slik som Miralax (polyetylenglykol 3350), sammen med medisiner som senna for å fremme avføring. Følg legens instruksjoner når det gjelder både hva du skal ta og unngå.
Når skal du ringe legen din
Ring legen din for veiledning hvis du opplever noe av følgende:
- Oppkast eller kvalme
- Diaré som fortsetter i 24 timer
- Rektal blødning eller tjærefarget avføring
- Smerter som vedvarer eller forverres og ikke blir kontrollert med medisiner
- Oppblåst, hovent eller øm mage
- Manglende evne til å passere gass eller avføring
- Tegn på infeksjon, som feber eller frysninger
- Rødhet, hevelse eller blødning eller drenering fra snittstedet
- Sting eller stifter som kommer ut av seg selv
Mestring og langvarig pleie
Det er viktig å jobbe tett med gastroenterologen din for å gjenopprette regelmessig tarmfunksjon og forhindre en annen hindring. Dette gjelder for tiden like etter operasjonen og i mange tilfeller utover.
Behandlingsprotokoller er ikke en størrelse som passer alle, og det kan ta flere forsøk å finne riktig medisinering eller kombinasjon av medisiner for deg. Hvis et bestemt legemiddel ikke gir lettelse, eller hvis du opplever ubehagelige bivirkninger, må du informere legen din, som kan foreskrive en annen fremgangsmåte.
Du kan bli bedt om å føre en dagbok med avføring, inkludert frekvens, volum og konsistens basert på avføringstabellen i Bristol, som vurderer avføring på en skala fra (hard) til syv (rennende).
Mulige fremtidige operasjoner
Hvis du har hatt kolostomi eller ileostomi, kan det hende du har en annen prosedyre for å få tarmene på igjen når betennelsen går ned. Legen din vil diskutere denne planen på oppfølgingsavtalen din.
Vanligvis gir tarmobstruksjon kirurgi vedvarende lindring. Imidlertid er det en sjanse for å få en tilbakevendende tarmobstruksjon, spesielt når den opprinnelige tilstanden som forårsaket tarmobstruksjonen er kronisk eller uhelbredelig. Gjentatt kirurgi kan være nødvendig.
Livsstilsjusteringer
Når du har kommet deg etter en tarmobstruksjon, er det viktig å opprettholde tarmens helse og regelmessighet. Det kan være lurt å jobbe med en diettist for å utvikle en spiseplan som inneholder riktig mengde fiber for dine individuelle behov.
Det er også viktig å drikke minst åtte 8-unse glass vann daglig for å sikre riktig hydrering og forhindre gjentagelse av forstoppelse. Regelmessig trening kan også bidra til at avføringen beveger seg gjennom tarmkanalen. Sørg for å ha en legegodkjent plan for behandling av forstoppelse på plass i tilfelle det oppstår.
Hvis du har stomi, vet du at du kan føre en aktiv og sunn livsstil, men du må også gjøre noen justeringer. Dette betyr å planlegge måltidene slik at du ikke trenger å tømme den på et upraktisk tidspunkt, holde den ren og ha på deg komfortable og praktiske klær.
Tips og triks for å leve med stomiEt ord fra veldig bra
Tarmobstruksjon kan ta litt tid å komme seg etter. Arbeid med legene dine kan bidra til å sikre riktig helbredelse og gjenoppretting av normal tarmfunksjon. Det er viktig å opprettholde tarmens regelmessighet og behandle potensiell forstoppelse raskt for å unngå ny tarmblokkering, spesielt hvis du har risikofaktorer som kan disponere deg for å få en annen tarmblokkering.