
Innhold
Kjemoterapi innebærer bruk av kjemikalier som svekker eller dreper kreftceller, og det er en bærebjelke i behandlingen for noen typer brystkreft. Denne typen behandling har lenge vært assosiert med alvorlige bivirkninger, og selv om dette er en kjemoterapi, har leger lært mye om hvordan man kan minimere dem, samtidig som de forbedrer overlevelsesraten.Om din onkolog anbefaler cellegift for deg, avhenger av flere faktorer.
Hvordan det fungerer
Kjemoterapi virker ved å forstyrre evnen til raskt voksende celler (som kreftceller) til å dele eller formere seg. Disse kraftige stoffene dreper eller forsinker veksten av kreftceller ved å forstyrre DNA- eller proteinproduksjonen deres, forhindre celledeling, sulte dem av næringsstoffer eller blokkerende hormonreseptorer.
Fordi de fleste av normale voksnes celler ikke deler seg eller formerer seg aktivt, påvirkes de ikke av cellegift. Imidlertid vokser beinmarg (der blodcellene blir produsert), hårsekkene og slimhinnen i mage-tarmkanalen (GI) hele tiden. Bivirkningene av cellegiftmedisiner er relatert til effektene på disse og andre normale vev.
Kjemoterapi er en systemisk behandling, i motsetning til en målrettet behandling som kirurgi eller stråling.
Indikasjoner
Ikke alle med brystkreft trenger cellegift. Den brukes i fire spesifikke tilfeller.
Tidlig stadium av brystkreft
Kjemoterapi kan gjøres før og / eller etter operasjon for tidlige tilfeller.
Neoadjuvant cellegift kommer før primærbehandlingen. Det er gjort for å krympe svulster, slik at de er lettere å ta ut, noen ganger fordi svulsten er for stor til å fjernes helt.
I noen tilfeller kan det tillate en lumpektomi i stedet for en mastektomi. Det kan også eliminere kreftceller fra noen lymfeknuter, så færre av dem må fjernes.
Det kan drepe kreftceller som har spredt seg, og det reduserer risikoen for gjentakelse.
Neoadjuvant kjemo er vanlig for:
- Inflammatorisk brystkreft
- HER2-positiv brystkreft
- Trippel-negativ brystkreft
- Høyverdige svulster
- Store svulster
- Kreft som har spredt seg til lymfeknuter
Adjuverende cellegift følger den primære behandlingen.Det er ment å drepe kreftceller som kan være igjen i kroppen din etter kirurgisk fjerning av en svulst, men som ikke kan sees på bildebehandlingstester. Hvis de blir igjen alene, kan disse cellene vokse til nye svulster. Adjuverende cellegift reduserer risikoen for gjentakelse.
Vanligvis for brystkreft i tidlig stadium, er denne cellegiftbehandlingen reservert for de med høy risiko for kreftgjentakelse eller metastase (spredning til andre områder av kroppen), for eksempel når kreftceller har spredt seg til lymfeknuter i armhulen. Hormonbehandling kan være et alternativ i disse tilfellene.
Avansert brystkreft
Kjemoterapi er den viktigste behandlingen for brystkreft som har metastasert (spredt seg) utover brystet og nærliggende lymfeknuter fordi målrettede behandlinger som kirurgi ikke lenger er tilstrekkelig.
Hovedmålet i avanserte tilfeller er å forlenge og forbedre livskvaliteten - ikke for å kurere sykdommen.
Høyrisikoindivider
Hos personer som har særlig høy risiko for å utvikle brystkreft, kan cellegift gjøres for å redusere risikoen. Dette kalles kjemoforebygging. På grunn av risikoen forbundet med cellegiftmedisiner, er dette et skritt å bli nøye vurdert med legen din.
Kjemoterapi narkotika
Mange medisiner brukes til å bekjempe brystkreft. De vanligste for neoadjuvant og adjuvant terapi inkluderer:
- 5-fluorouracil (5-FU)
- Antracykliner, inkludert Adriamycin (doxorubicin) og Ellence (epirubicin)
- Cytoxan (cyklofosfamid)
- Paraplatin (karboplatin)
- Taxaner, inkludert Taxol (paclitaxel) og Taxotere (docetaxel)
De vanligste kjemikaliene for avansert brystkreft inkluderer:
- Antracykliner, inkludert Adriamycin (doxorubicin), Ellence (epirubicin) og pegylert liposomalt doxorubicin
- Gezmar (gemcitabine)
- Halaven (eribulin)
- Ixempra (ixabepilone)
- Navelbine (vinorelbine)
- Platinamidler (cisplatin, karboplatin)
- Taxaner, inkludert Taxol (paklitaxel), Taxotere (docetaxel) og Abraxane (albumin-bundet paklitaxel)
- Xeloda (capecitabin)
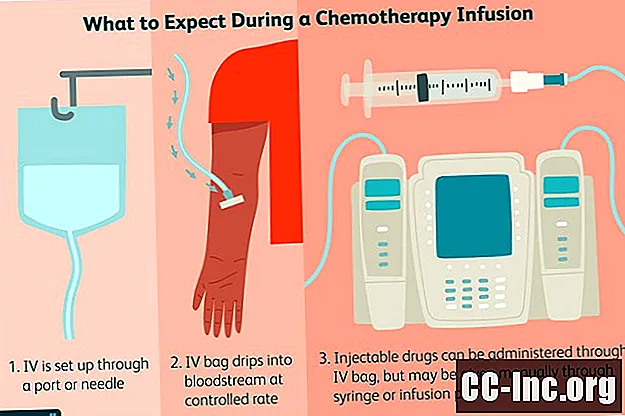
Hvordan cellegift gis
Mange cellegiftmedisiner for brystkreft gis i flytende form, som intravenøs infusjon eller injeksjon, men noen er tilgjengelige som piller eller tabletter.
Noen medisiner kan gis alene, og andre legemidler kombineres for å fungere sammen. Når kjemiske legemidler gis i kombinasjon, kalles behandlingen a diett.
Noen av de vanlige regimene er:
- HANDLING: Adriamycin og Cytoxan etterfulgt av Taxol
- CMF: Cytoxan, metotrexate og 5-FU
- AC: Adriamycin (doxorubicin) og Cytoxan
- CAF eller FAC: Cytoxan, Adriamycin og 5-FU
- CEF eller FEC: Cytoxan, Ellence (epirubicin) og 5-FU
- TC: Taxotere (docetaxel) og Cytoxan
Timing
Hyppigheten av cellegift og varigheten av behandlingen som helhet avhenger av hvilken metode du får, svaret ditt på behandlingen og andre faktorer.
Frekvens
Vanligvis gis kjemiske infusjoner en gang hver tredje uke, og du trenger den mellomliggende tiden for å gjenopprette blodtellingen og la medisinene virke.
Lavdose kjemo, som Taxol, gis ukentlig, da en mindre dose medikamenter vil kreve mindre restitusjonstid. Dette vil føre til mer generell cellegift enn du ville fått i en standard tidsplan. Du kan også få et boosterskudd med hvite blodlegemer mellom infusjonsøktene.
Oral kjemo kan tas daglig, eller som anvist. Injeksjoner kan gis før, under eller etter en cellegift.
Varighet
Kjemoterapi for brystkreft i tidlig stadium gis vanligvis i omtrent seks måneder, mens ukentlig lavdose cellegiftinfusjoner slutter etter 12 uker. Lengden og doseringen av behandlingen vil avhenge av flere faktorer.
Hvis du får infusjoner, må du budsjettere mer tid borte fra jobb eller andre aktiviteter enn bare det som er nødvendig for infusjonsøktene å tillate (se nedenfor).
Infusjonsøkter
Her er en prøveplan for å hjelpe deg med å planlegge:
- Dagen før: Ta medisiner før cellegift (hvis foreskrevet) for å forhindre bivirkninger.
- Dag 1: Blodtrekk, innveiing, vitale tegn, sjekk, cellegift
- Dag 2: Skudd for å øke blodtellingen om nødvendig
- Dag 3 og til neste syklus: Hvil og restitusjon
På dagen for infusjonen din, planlegg omtrent fire timer på klinikken. Blodet ditt vil bli trukket og en fullstendig blodtelling vil bli gjort. Alle dine vitale tegn og vekt blir tatt, da det bestemmer mengden av dosen av kjemiske legemidler den dagen.
Onkologen din vil vurdere blodtellingen din, og hvis de alle er i riktig område, vil du fortsette til infusjonsrommet for cellegiftbehandling.
Hvis blodtellingen din er for lav, kan videre behandling gjøre deg mer sårbar for infeksjoner eller alvorlig blødning. Cellegift vil bli forsinket til tellingene dine kommer seg.
Dagen etter kjemo
Minst en dag etter hver cellegiftinfusjon, vil blodet ditt trekkes og telles. Hvis det røde antallet eller nøytrofilene dine er lave, kan du bli tilbudt skudd for å øke antallet. Kjemoterapi kan i stor grad påvirke blodtellingen din fordi blodcellene deler seg og formerer seg raskt og blir derfor målrettet av legemidlene.
Ikke gå glipp av disse ekstra avtalene, de er viktige for å komme seg fra kjemo med et sunt immunsystem og unngå anemi og nøytropeni.
Diskusjonsveiledning for brystkreftlege
Få vår utskrivbare guide for din neste legeavtale for å hjelpe deg med å stille de riktige spørsmålene.

Bivirkninger
Kjemoterapiens sterke natur er både styrken og årsaken til det dårlige rykte som bivirkninger. Husk at cellegift alle raskt voksende celler, og i tillegg til kreft, som inkluderer celler i blodet, slimhinnevæv i fordøyelseskanalen, negler, tånegler og hårsekkene.
Vanlige bivirkninger inkluderer:
- Hårtap
- Negleskift
- Sår i munnen
- Tap av Appetit
- Vektendringer
- Kvalme og oppkast
- Diaré
- Økt sjanse for infeksjon
- Enkel blåmerke
- Enkel blødning
- Utmattelse
- Nerveskade
- "Chemo brain" (hukommelses- og konsentrasjonsproblemer)
Ditt spesifikke cellegiftmedisin eller diett kan også forårsake andre bivirkninger. Disse effektene vil avta etter at du er ferdig med behandlingen.
Før hver behandling kan den medisinske onkologen din at du tar medisiner for å beskytte mot bivirkninger. Sørg for å ta disse i tide og som foreskrevet.
Mellom cellegiftavtaler, hvis du har problemer med å håndtere bivirkninger, ikke nøl med å ringe klinikken din og be om hjelp. Hvis du er dehydrert etter en behandling, kan du be om en infusjon av saltvann. Andre medisiner kan gis sammen med saltvann for å hjelpe med kvalme og oppkast.
Kjemoterapi-sykepleierne dine bør kunne mange triks for å takle bivirkninger, så husk å be dem om hjelp, selv om du ikke har en planlagt avtale. Skriv ned symptomene dine sammen med varighet, alvorlighetsgrad og hvor ofte de oppstår før du ringer. Det vil hjelpe dem med å foreslå måter å få deg til å føle deg bedre.
Mulige komplikasjoner
Chemo har også en risiko for langsiktige komplikasjoner. Du må kanskje overvåkes for disse i årene som kommer:
- Tap av beinmasse (osteopeni og osteoporose): Hormonblokkende cellegiftmedisiner kan forårsake tidlig overgangsalder, og det fører til forhøyet risiko for tynning av bein. Beintetthetstester og behandling kan være nødvendig.
- Hjerteskader: Kjemoterapi har en liten risiko for å svekke hjertemuskelen eller forårsake andre problemer med hjertet.
- Leukemi (kreft i blodcellene): Denne bivirkningen er sjelden, men mulig, og oppstår vanligvis år etter at kjemoen er fullført.
Fertilitet
Fordi spesifikke kjemikalier kan utløse medisinsk overgangsalder (som kan være midlertidig eller permanent) hos kvinner før menopausen, kan de forårsake infertilitet.
Hvis du har noen tanker om fremtidige svangerskap, gi beskjed til onkologen din før du starter behandlingen og spør hva alternativene dine er. Avhengig av alder, legemiddelregime og dosering, kan fruktbarheten din komme tilbake etter behandling. Imidlertid, hvis det er en sjanse for at du blir infertil, må du vite det før din første kjemoinfusjon.
Forstå medisinsk overgangsalder