Innhold
- Hva er ERCP?
- Formålet med ERCP
- Hvordan forberede
- Hva du kan forvente på dagen for kirurgi
- Gjenoppretting
- Et ord fra veldig bra
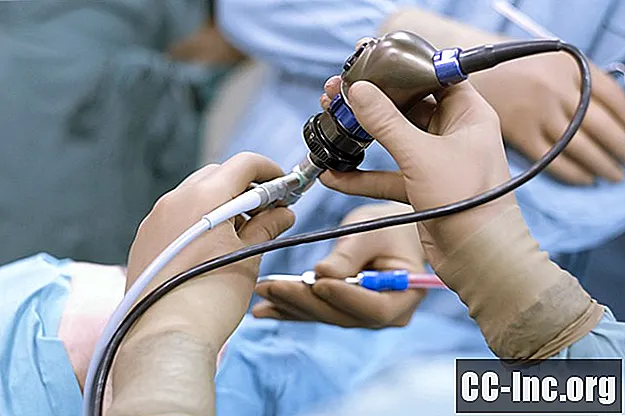
Hva er ERCP?
En ERCP er en spesialisert prosedyre som kombinerer endoskopi og bildebehandlingsteknologi for å visualisere gallegangene og i noen tilfeller tillate terapeutisk inngrep.
Med endoskopi blir et endoskop - et tynt fleksibelt rør som er festet til et lys, et kamera og kirurgiske verktøy - plassert i munnen og avansert ned i mage-tarmkanalen. Hovedforskjellen mellom en ERCP og andre typer endoskopi er at en ERCP brukes spesielt for å få tilgang til gallegangene, galleblæren, tolvfingertarmen (den første delen av tynntarmen) og bukspyttkjertelen.
Denne prosedyren gjøres vanligvis poliklinisk, og du bør ikke oppleve smerte eller ubehag under en ERCP fordi den er ferdig med bedøvelsesbedøvelse.
Denne intervensjonen involverer ikke et snitt i huden, men det kan kreve operative teknikker som et snitt i fordøyelsessystemet eller utvide gallegangen med en stent.
Kontraindikasjoner
En ERCP anbefales vanligvis ikke hvis en mindre invasiv test eller behandling kan utføres i stedet.
Konservativ behandling eller foreløpige behandlinger for galleobstruksjon kan brukes før en ERCP. For eksempel kan medisinsk behandling for gallestein, inkludert administrering av Actigall (ursodiol) og Chenix (chenodiol), vurderes før en ERCP.
Hvordan gallestein behandlesPå grunn av bildekomponenten i en ERCP, kan denne prosedyren utgjøre en risiko for fosteret hvis du er gravid, og hvis du har en kjent allergi mot kontrastmateriale, kan legen din bruke en kontrast som du ikke er allergisk mot eller velger å unngå prosedyren helt.
Du må kanskje utsette ERCP hvis du har en infeksjon som kan forverres av denne prosedyren.
Potensielle risikoer
Mens ERCP ikke betraktes som en høyrisikoprosedyre, er det potensielle komplikasjoner som legen din vil diskutere med deg.
I tillegg til risikoen forbundet med anestesi, kan ERCP forårsake:
- Kolangitt (betennelse i gallegangene)
- Kolesystitt (betennelse i galleblæren)
- Pankreatitt (betennelse i bukspyttkjertelen)
- Infeksjon
- Blør
Perforering - ved et uhell å lage et hull med instrumentene som ble brukt under prosedyren - er en spesielt alvorlig komplikasjon som kan være livstruende. Når perforering oppstår, blir en kirurg vanligvis konsultert for å raskt reparere skaden.
Formålet med ERCP
Denne intervensjonen er gjort for å evaluere for og lindre galleobstruksjon, som oppstår når galle ikke kan bevege seg gjennom en eller flere av galleveiene i galleveiene.
En gallestein, som er en galleklump som stivner i galleblæren, er den vanligste årsaken til galleobstruksjon.
Andre årsaker til galleobstruksjon i tillegg til gallestein inkluderer:
- Gallestenose, som er innsnevring av gallegangene
- Kolangitt
- Cyster i gallegangene
- Forstørrelse av lymfeknute eller en svulst som komprimerer kanalen fra utsiden
- Pankreatitt, spesielt når det er tilbakevendende eller kronisk
- Skader / traumer som involverer lever, galleblære, bukspyttkjertel eller gallegang
- Svulster som invaderer gallegangene
- Infeksjon av galleblæren, gallegangene eller bukspyttkjertelen
- Leversykdom
Disse kan mistenkes, og en ERCP bestilles som en del av diagnoseprosessen, hvis du har følgende symptomer:
- Magesmerter
- Kløe
- Gulsott (guling av hud og øyne)
- Kvalme og oppkast
- Leire eller hvitaktig avføring
- Mørk urin
Disse symptomene overlapper symptomene på mange gastrointestinale tilstander som ikke behandles med ERCP, inkludert leversvikt og blindtarmbetennelse. Vanligvis gjøres ikke-invasiv diagnostisk testing før du utfører en ERCP for å sikre at den er nødvendig og for å hjelpe til med å lage en prosedyreplan.
Blodprøveresultater som et forhøyet bilirubinnivå eller leverenzymer peker på mulig gallegangobstruksjon.
Andre bildebehandlingstester som kan være nødvendige inkluderer:
- Ultralyd i magen
- Datortomografi (CT) skanning av magen
- Perkutan transhepatisk kolangiogram (PTCA)
- Magnetisk resonans kolangiopankreatografi (MRCP): Denne ikke-invasive avbildningstesten bruker magnetisk resonansavbildning (MR) for å visualisere leveren, bukspyttkjertelen, galleblæren og gallegangene. En MRCP-test brukes ofte til å planlegge en ERCP, da den kan identifisere tilstedeværelse og årsak til galdehindring.
I tillegg til å få tilgang til en galdehindring, kan en ERCP også brukes til å lindre en og i noen tilfeller behandle den underliggende årsaken. For eksempel kan legen din fjerne en cyste fra innsiden av en gallekanal eller utvide en smal gallekanal med en stent under en ERCP. Denne prosedyren kan imidlertid ikke løse visse infeksjoner eller lindre betennelse i galleveier.
Når du er ferdig for en kronisk tilstand, kan en ERCP planlegges dager eller uker i forveien. En presserende ERCP kan være nødvendig hvis symptomene dine er alvorlige, eller hvis det er bekymring for at tilstanden din raskt kan forverres.
Hvordan forberede
Før du har ERCP, vil legen din diskutere din medisinske tilstand med deg og en omfattende behandlingsmetode. Dette kan omfatte andre terapier i tillegg til ERCP, for eksempel antibiotika for en infeksjon eller cellegift mot kreft.
I tillegg til testene du har hatt som en del av din diagnostiske evaluering, vil du også trenge preoperativ testing, som inkluderer en komplett blodtelling (CBC) og blodkjemitester.
plassering
Du vil ha ERCP i en prosesspakke som brukes til gastrointestinale prosedyrer. Dette kan være plassert på et sykehus eller et poliklinisk kirurgisk senter.
Hva skal jeg ha på meg
Du kan bruke komfortable klær og sko til prosedyren din. Du må bytte til et sykehus en kjole for din ERCP.
Mat og Drikke
Du må avstå fra mat eller drikke i åtte timer før du tar ERCP.
Medisiner
Legen din kan be deg om å stoppe eller justere dosen din av blodfortynnere, steroidmedisiner, ikke-steroide antiinflammatoriske medisiner og behandlinger du tar for diabetes.
Du må kanskje også justere andre medisiner, avhengig av tilstanden din og de planlagte inngrepene under ERCP.
Hva skal man ta med
Husk å ta med en form for identifikasjon, helseforsikringsinformasjonen din og en betalingsmåte hvis du betaler for en del eller for hele kostnaden for prosedyren. Du kan også bli bedt om å ta med skjemaet for prosedyren til avtalen din.
Du må ha noen som kjører deg hjem, siden du blir tøff etter bedøvelsesbedøvelsen.
Livsstilsendringer før opp
Du må kanskje gjøre endringer i kostholdet ditt før du har en ERCP. Legen din kan be deg om å redusere fettstoffer i en uke eller så før prosedyren.
Legen din kan også råde deg til å kutte ned på sigaretter hvis du røyker.
Hva du kan forvente på dagen for kirurgi
Når du går inn for ERCP-avtalen din, må du sjekke inn og signere et samtykkeskjema. Du kan da gå til et preoperativt venteområde eller direkte til behandlingsrommet.
En ERCP kan ta en halv time hvis det er en ukomplisert diagnostisk prosedyre, og flere timer hvis du får reparert en lesjon.
Før prosedyren
ERCP vil bli utført av en gastroenterolog, som er en lege spesialisert i sykdommer i fordøyelsessystemet. Du får en anestesilege eller en sykepleieranestesilege som overvåker vitale tegn og administrerer anestesien.
Før prosedyren din vil du ha en intravenøs (IV) linje plassert i en vene i hånden eller armen. Du kan få kontrollert CBC og blodkjemi igjen dagen for ERCP.
Dine vitale tegn, inkludert blodtrykk og puls, vil bli overvåket før, under og etter ERCP.
Du vil mest sannsynlig ha sedering av IV-anestesi, også beskrevet som overvåket anestesibehandling. Du vil også ha bedøvende medisiner plassert eller sprayet i munnen eller halsen, slik at du ikke føler ubehag når endoskopet blir introdusert og avansert.
Selv om det ikke er så vanlig som IV-sedasjon, brukes intubasjon og generell anestesi noen ganger til ERCP; din IV-sedasjon kan bli konvertert til generell anestesi hvis det oppstår en komplikasjon under prosedyren.
Typer av anestesi brukt under kirurgiUnder prosedyren
Du bør ikke kunne føle endoskopet eller snitt under prosedyren. Du vil være veldig søvnig og kanskje sovne.
Endoskopet vil bli satt inn i munnen din og avansert ned i halsen, spiserøret, magen og tolvfingertarmen til hvor galleveiene er plassert. Et fargestoff vil bli injisert slik at legen din kan visualisere disse strukturene.
- Legen din vil inspisere gallegangene dine med kameraet som er festet til endoskopet. Vanligvis vil et bilde vises på en skjerm.
- Hvis du har en udiagnostisert lesjon, kan en biopsiprøve tas for undersøkelse under et mikroskop. Det lille biopsisnittet vil bli reparert med en sutur.
- Under prosedyren kan legen din bruke enheten til å bryte opp gallestein og fjerne dem, fjerne en vekst, reparere en lesjon eller plassere en stent for å utvide en veldig smal gallekanal.
Etter at galdehindringen din er diagnostisert og / eller behandlet, vil endoskopet bli fjernet. Sedasjonsmedisinen din vil bli stoppet. Hvis du har fått generell anestesi, vil legene dine reversere anestesimedisiner, fjerne pusteslangen og sørge for at du kan puste alene.
Du vil bli ført til et postoperativt område med IV på plass for fortsatt overvåking.
Etter prosedyren
I timene etter prosedyren din vil du begynne å våkne, selv om du kanskje er litt groggy. Det medisinske teamet ditt vil overvåke vitale tegn og spørre deg om smerte eller ubehag. Du kan få smertestillende medisiner på dette tidspunktet, men du vil ikke få bedøvelse igjen.
Du kan kanskje gå hjem noen timer etter prosedyren. Imidlertid, hvis du har et alvorlig medisinsk problem som krever ytterligere medisinsk eller kirurgisk behandling (f.eks. En alvorlig infeksjon som krever IV-antibiotika), kan teamet ditt bestemme at du trenger å bli på sykehuset etter ERCP. Dette kan ha blitt bestemt før prosedyren din, eller bare etter å ha gjennomgått funnene.
Det medisinske teamet ditt vil sørge for at du kan spise og svelge før du blir utskrevet for å reise hjem, og vil gi deg instruksjoner om hvordan du kan fremme kostholdet ditt de neste dagene.
Gjenoppretting
Du kan umiddelbart føle deg mye bedre etter prosedyren, spesielt hvis galdehindringen din hadde forårsaket store smerter og ubehag før denne behandlingen. Ta det fortsatt rolig resten av dagen etter ERCP.
Det bør ta noen timer til noen dager å gro etter en ERCP. Generelt sett bør du føle deg klar til å gjenoppta ditt vanlige kosthold, aktivitetsnivå og avføring i løpet av få dager etter en ukomplisert prosedyre.
Komplikasjoner av en ERCP kan kreve medisinsk eller kirurgisk inngrep og kan innebære langvarig utvinning.
Helbredelse
Du kan oppleve kvalme eller ondt i halsen, men du bør kunne spise og drikke vanlig mat.
Du kan ha mørke avføring eller blodfarget avføring hvis du har hatt et snitt som en del av prosedyren. Dette skal forbedres og skal ikke forverres over tid.
Advarselstegn på komplikasjoner inkluderer:
- Feber
- Alvorlige magesmerter
- Gulsott
- Gjentatt oppkast
- Hemoptyse (hoste opp blod)
- Hematemesis (oppkast blod)
- Blod i avføringen
Avhengig av tilstanden din, kan legen din gi deg noen kostholdsinstruksjoner. For eksempel kan pankreatitt eller problemer med galleveien gjøre det vanskelig å fordøye fett, så legen din kan foreslå at du reduserer fett.
Langtidspleie
En del av utvinningen din innebærer løpende behandling for den medisinske tilstanden som bidro til din galdehindring. Hver tilstand som garanterer en ERCP varierer, og noen krever mer omfattende langtidsbehandling enn andre.
I tillegg kan galleveisobstruksjon gjenta seg etter behandling. Spesielt hvis du har alvorlig arrvev eller strukturelle endringer i gallegangene, må du se etter tegn på tilbakevendende galleobstruksjon og kontakte legen din hvis symptomene dukker opp igjen.
Det er omtrent 20% sjanse for gjentakelse av gallestein etter en ERCP. Hvis du bare har hatt gallestein en gang og ble behandlet effektivt, er det ikke sannsynlig at du vil oppleve en gjentatt galleobstruksjon.
Mulige fremtidige operasjoner
Mens en ERCP er ment å være en engangsbehandling, kan det hende du trenger en gjentatt prosedyre hvis problemet ditt oppstår igjen.
Og hvis det oppdages at du har en omfattende galleobstruksjon som ikke kan behandles med ERCP, må du kanskje ha en minimalt invasiv eller åpen kirurgisk prosedyre.
Du kan også trenge kirurgi for en sykdom som strekker seg utenfor rekkevidden til en ERCP, for eksempel kreft i leveren eller bukspyttkjertelen.
Livsstilsjusteringer
Fett krever galle for absorpsjon, og å spise mat med mye fett når du har en tendens til å utvikle gallegangobstruksjon kan føre til problemer som magesmerter, fordøyelsesbesvær, diaré eller oppkast.
Du kan bli bedt om å øke kostfiber mens du reduserer kalorier og fett på lang sikt.
Fordi alles situasjon er unik, må du kanskje møte en kostholdsekspert som kan gi deg råd om hvilke matvarer og spisevaner som er best for deg.
Et ord fra veldig bra
En ERCP er en minimalt invasiv intervensjonsprosedyre som er en del av diagnostikk- og behandlingsplanen for en rekke tilstander. ERCP vil kreve at du bruker en dag på prosedyren og utvinningen. Du kan oppleve betydelig lettelse som et resultat av denne intervensjonen. Avhengig av tilstanden din, kan du også trenge en rekke andre tester og behandlinger for å forbedre helsen din.