Innhold
Eksokrin bukspyttkjertelinsuffisiens (EPI) er en malabsorptiv tilstand som oppstår når bukspyttkjertelen ikke produserer viktige fordøyelsesenzymer. Uten disse enzymene kan kroppen ikke fordøye maten ordentlig og absorbere næringsstoffer, spesielt fett. EPI forekommer oftest hos personer som har tilstander som påvirker bukspyttkjertelen, selv om de ofte ikke har symptomer før tilstanden har blitt avansert.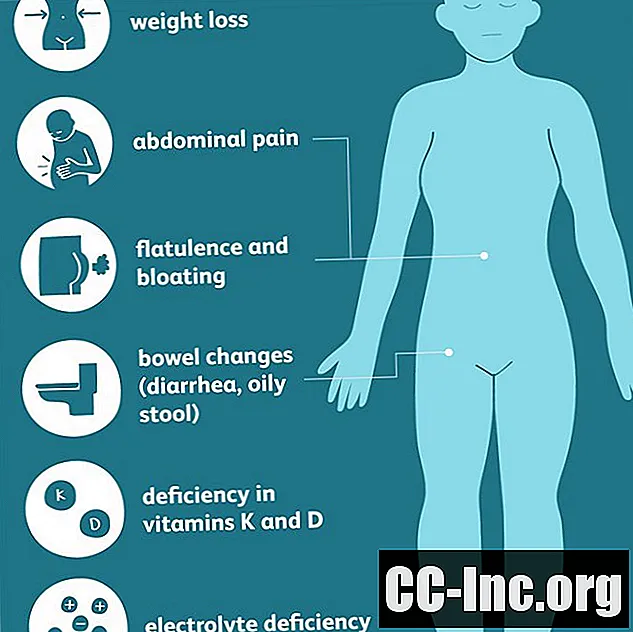
Symptomer
De første symptomene på EPI kan være vage, milde og lik andre gastrointestinale sykdommer.
Vanlige gastrointestinale symptomer på EPI inkluderer:
- Tarmendringer, inkludert diaré og spesielt stygg, fettete, fet avføring som er vanskelig å skylle (steatorrhea)
- Oppblåsthet og oppblåsthet
- Magesmerter
- Vekttap
Andre symptomer på EPI avhenger av den underliggende årsaken til tilstanden. For eksempel kan en person med cystisk fibrose også ha luftveissymptomer.
Mange symptomer en person med EPI opplever senere i løpet av tilstanden, er relatert til underernæring og spesifikke ernæringsmangler. Noen av de ernæringsmessige manglene som ofte ses hos personer med EPI inkluderer:
- K-vitamin, som kan forårsake unormal blødning eller blåmerker
- Vitamin d, som fører til lav bentetthet (osteopeni og osteoporose)
- Fettløselige vitaminer og elektrolytt mangler kan manifestere seg med synsforandringer (nattblindhet) nevrologiske symptomer, (depresjon, hukommelse), muskuløs eller leddsrelatert (smerte og tretthet) og / eller hud (utslett eller hevelse)
I mer alvorlige, langvarige tilfeller av underernæring, kan det oppstå mer alvorlige forhold. Ubehandlede mangler og elektrolyttforstyrrelser kan føre til nyresvikt, nevropati, alvorlig anemi, anfall, væske i underlivet (ascites), infeksjoner og langsom helbredelse og potensielt dødelige hjerterytmeforstyrrelser.
Fører til
Bukspyttkjertelen er et organ som ligger i magen under magen. Bukspyttkjertelens rolle kan deles inn i eksokrine og endokrine funksjoner. De eksokrine funksjonene hjelper kroppen å fordøye maten ved å produsere spesielle enzymer, mens de endokrine funksjonene hjelper til med å regulere hormoner.
I EPI er det den eksokrine funksjonen som blir kompromittert. Dette kan skje på grunn av fysisk skade på bukspyttkjertelen eller forstyrrelse av signalene til organet. Redusert produksjon av tre viktige fordøyelsesenzymer-amylase, protease og lipase-fører til dårlig fordøyelse av mat, malabsorpsjon av næringsstoffer, og til slutt tegn og symptomer på underernæring.
Kronisk pankreatitt er den vanligste årsaken til EPI. Betennelse får bukspyttkjertelen til å bli skadet over tid, og reduserer evnen til å produsere enzymer.
Andre forhold forstyrrer bukspyttkjertelfunksjonen på andre måter, for eksempel ved å blokkere kanaler som bærer enzymer. Kirurgi på bukspyttkjertelen kan også føre til nedsatt funksjon.
Forhold som ofte er forbundet med EPI inkluderer:
- Kronisk pankreatitt
- Cystisk fibrose
- Inflammatorisk tarmsykdom (Crohns sykdom, ulcerøs kolitt)
- Cøliaki
- Bukspyttkjertelkreft
- Shwachman-Diamond syndrom (en sjelden, arvelig tilstand preget av dysfunksjon av beinmarg hos barn og kan føre til mangel på bukspyttkjertelen.)
- Hemokromatose
- Diabetes mellitus
- Zollinger-Ellison syndrom (en sjelden tilstand preget av svulster som kalles gastrinomer som dannes i bukspyttkjertelen eller den øvre delen av tynntarmen. Svulstene utskiller hormonet gastrin, som forårsaker en økning i magesyre, noe som fører til dannelse av magesår i mage og øvre tynntarm.)
Personer som har hatt gastrointestinal kirurgi, spesielt vekttapskirurgi som fjerner en del av magen eller tarmen, kan også være mer sannsynlig å utvikle EPI.
Det er ikke klart hvorfor noen mennesker med disse forholdene utvikler EPI, og andre ikke. Det er sannsynlig at det er mange grunner til at en person utvikler EPI, inkludert genetiske faktorer og livsstilsfaktorer. For eksempel kan overdreven alkoholbruk føre til betennelse i bukspyttkjertelen, som igjen kan gjøre bukspyttkjertelen mindre effektiv til å produsere enzymer, og til slutt føre til EPI.
Alvorlighetsgraden av EPI avhenger også av den underliggende årsaken. Noen mennesker vil bare ha mild EPI og kan ha få (hvis noen) symptomer. Progresjon, alvorlige symptomer og konsekvenser (som ernæringsmessige mangler og vekttap) er mer sannsynlig når EPI er komplisert av tilstander som cystisk fibrose, inflammatorisk tarmsykdom eller kreft.
Diagnose
Det eksakte antallet personer med EPI er ikke kjent. Tilstanden anses sjelden i befolkningen generelt, men den kan være underdiagnostisert. Personer med milde symptomer søker kanskje ikke medisinsk behandling. Blant de som søker behandling, blir de kanskje ikke diagnostisert riktig med EPI før tilstanden har blitt mer avansert.
Spesielt i de tidlige stadiene kan EPI feildiagnostiseres som en funksjonell gastrointestinal lidelse som irritabel tarmsyndrom (IBS).
Hos personer som allerede har en diagnose av en annen tilstand i mage-tarmsystemet, som Crohns, kan symptomene i første omgang tilskrives den tilstanden og behandles deretter. Det kan ta mange år før symptomene på EPI er riktig diagnostisert, da det kan ta lang tid før bukspyttkjertelfunksjonen blir så kompromittert at kroppen ikke lenger kan overkompensere.
En diagnose av EPI stilles etter at andre mer vanlige årsaker til gastrointestinale symptomer er utelukket. Hvis legen din mistenker at du kan ha EPI, vil hun stille deg spørsmål og kan bestille noen tester for å bekrefte diagnosen.
Legen din vil sannsynligvis stille deg spørsmål om:
- Symptomene dine, inkludert hvor lenge du har hatt dem, og om det er noe som gjør dem bedre eller verre (for eksempel å spise et måltid eller ta avføring)
- Endringer i avføring, for eksempel hvor ofte du har avføring og konsistensen, fargen eller lukten av avføringen din
- Livsstilsvaner, for eksempel hvor ofte du drikker alkohol og om du røyker eller bruker tobakkprodukter
- Andre medisinske tilstander du har, operasjonene du har hatt, og familiens medisinske historie
- Medisiner du tar, inkludert de som er foreskrevet av en lege, kjøpt reseptfritt eller andre kosttilskudd eller urtemedisiner
- Kostholdet ditt, inkludert matvarene du spiser og væsker du drikker, når du vanligvis spiser måltider, og eventuelle matintoleranser, følsomheter eller allergier
- Andre emner som trening, sosial og arbeidshistorie og mental helse
Etter nøye gjennomgang av historikken din, vil legen din kanskje bestille tester. Selv om det ikke er noen spesifikk test for EPI, kan legen din bruke forskjellige tester for å utelukke andre forhold som kan forårsake symptomene dine.
Tester legen din kan bestille for å diagnostisere EPI inkluderer:
- Blodprøver: Hvis legen din mistenker EPI, vil hun prøve å se om du har noen ernæringsmessige mangler. Blodprøver kan også brukes til å lete etter betennelse, blodsukker, bukspyttkjertelenzymer eller spesifikke markører for tilstander som er forbundet med EPI.
- Avføringstester: Personer med EPI opplever ofte tarmsymptomer som indikerer at tarmene deres ikke kan absorbere visse næringsstoffer, spesielt fett. Legen din kan trenge at du samler prøver av avføringen din som vil bli testet for tilstedeværelse av ikke-absorbert fett, et enzym som kalles elastase, samt blod eller slim. Hvis du opplever vedvarende diaré, kan avføringen din også testes for mikroorganismer. som kan forårsake infeksjoner.
- Imaging tester: CT-skanning, ultralyd og MR kan brukes til å hjelpe legen din å se inne i magen og vurdere om bukspyttkjertelen er synlig skadet, hindret eller betent. Selv om det er noen få spesialiserte diagnostiske bildebehandlingstester som kan vurdere bukspyttkjertelfunksjonen, blir disse testene for det meste brukt til å utelukke andre forhold som kan forklare en persons symptomer i stedet for å spesifikt diagnostisere EPI.
- Pusteprøver: Noen mennesker med EPI vil også bli funnet å ha en tilstand som kalles tynntarm bakteriell gjengroing (SIBO). Legen din vil kanskje bruke en hydrogenpustetest for å oppdage SIBO; mens tilstanden har en rekke årsaker, kan den også være en indikator på malabsorpsjon. Andre pusteprøver kan også brukes, for eksempel de som vurderer gallsalt og karbohydratmetabolisme.
Legen din vil også ønske å se hvor godt bukspyttkjertelen fungerer. Det er to forskjellige typer funksjoner i bukspyttkjertelen som kan brukes: direkte og indirekte. Mange av testene angitt ovenfor, særlig de som undersøker avføring, er eksempler på indirekte testing av bukspyttkjertelfunksjon.
Den mest direkte måten å teste bukspyttkjertelfunksjonen og potensielt oppdage eksokrin dysfunksjon er gjennom en spesiell type endoskopi.
For testen blir bukspyttkjertelen stimulert med hormonene som signaliserer at de produserer fordøyelsesenzymer. Deretter plasseres et rør i tynntarmen for å samle fordøyelsessekresjoner, som deretter analyseres under et mikroskop for å lete etter enzymer.
Selv om prosedyren kan være veldig nyttig, utføres den vanligvis bare på spesialiserte sykehus eller klinikker. Siden det ikke er allment tilgjengelig og kan være kostbart, er det kanskje ikke tilgjengelig for alle pasienter med mistanke om EPI.
Behandling
Hvis en lege mistenker EPI, kan de foreskrive behandling med bukspyttkjertelenzym erstatningsterapi (PERT) og kosttilskudd som vitamin B12 allerede før diagnosen er bekreftet. Faktisk er en god indikator en person har EPI, hvis symptomene deres blir bedre etter at de begynner å ta orale enzymer, for eksempel lipase, med måltider.
Godkjente medisiner
Food and Drug Administration (FDA) har godkjent seks medisiner for behandling av EPI. Hver enkelt pasient må jobbe med en lege for å etablere en doseringsplan som tar hensyn til andre medisinske problemer de har, omfanget av tap av bukspyttkjertelen. og alvorlighetsgraden av symptomene.
Selv om det er flere forskjellige erstatningsprodukter for bukspyttkjertelen (PERP), er de ikke de samme; hver pasient med EPI må finne den PERP som fungerer best for dem.
Bestemme dosering
De fleste pasienter begynner PERT i delte doser i begynnelsen og midt i måltidene. Denne doseringsplanen hjelper til med å gjenskape normal utskillelse av fordøyelsesenzymer. Personer med EPI må overvåkes nøye av legen sin, og dosen PERT de trenger kan endres over tid.
De fleste pasienter som tar PERT opplever ingen alvorlige bivirkninger. Noen ganger rapporterer pasienter noe oppblåsthet og gass når de først begynner å ta enzymene ettersom fordøyelsessystemet blir vant til dem, selv om disse bivirkningene vanligvis er milde.
Når det er parret med livsstils- og diettendringer, så vel som andre ernæringsmessige tilskudd for å løse mangler, er mange pasienter i stand til effektivt å håndtere symptomene på EPI.
Overvåking av endringer
Umiddelbar behandling for pasienter som har nedsatt bukspyttkjertelfunksjon er vanligvis fokusert på å gjenopprette ernæringsstatus og vekt. Vanligvis er pasienter i stand til å gjøre dette under tilsyn av legen sin og trenger ikke sykehusinnleggelse. Men hvis de er alvorlig underernærte eller ikke klarer å ta mat gjennom munnen, kan det hende de må innlegges på sykehus for enteral ernæring (fôringsrør) og intravenøs (IV) hydrering.
Hvis du får diagnosen EPI, kan legen din også anbefale endringer i kosthold og livsstil, for eksempel å kutte ned eller slutte å røyke eller drikke alkohol, da disse livsstilsvalgene kan fremme betennelse.
Langsiktige behandlingsmål for pasienter med EPI vil være avhengig av riktig diagnostisering og riktig behandling av den underliggende årsaken. Legen din vil kanskje regelmessig teste bukspyttkjertelfunksjonen din. De vil også fortsette å overvåke vekten din og ernæringsstatus for å sikre at du er godt næret og ikke har noen ernæringsmessige mangler.
Mange pasienter med EPI henvises til omsorgen for en ernæringsfysiolog som kan hjelpe dem med å opprettholde en sunn vekt og ta diettvalg som ikke vil forverre symptomene.
Pasienter med underliggende tilstander som cøliaki og diabetes må kanskje følge spesielle dietter.
I sjeldne tilfeller kan personer som har EPI og andre medisinske tilstander eller komplikasjoner kreve kirurgi. Fjerning av en del av bukspyttkjertelen kan for eksempel være nødvendig i tilfeller av kreft i bukspyttkjertelen eller alvorlig skade fra kronisk betennelse. Dette vil imidlertid bli vurdert av en persons lege fra sak til sak.
Et ord fra veldig bra
Personer med EPI opplever ofte en rekke symptomer relatert til spesifikke ernæringsmangler. Når riktig diagnostisert, kan EPI behandles med oral tilskudd av enzymene som trengs for fordøyelsen som bukspyttkjertelen ikke lenger lager. Det er også viktig at eventuelle underliggende eller tilknyttede tilstander også blir diagnostisert og behandlet på riktig måte. Med erstatningsterapi i bukspyttkjertelen, kosttilskudd og livsstilsendringer, samt kontinuerlig overvåking av ernæringsmangel og ethvert behov for tilskudd, er de fleste med EPI i stand til å effektivt håndtere tilstanden.
Dette er hva bukspyttkjertelen faktisk gjør