
Innhold
Median arcuate ligament syndrom (MALS) er en sjelden tilstand der median buet ligament (plassert under membranen i magen) komprimerer cøliaki, og svekker blodstrømmen til mage, lever og andre organer. Det forårsaker kroniske magesmerter, som kan oppstå ved å spise eller trene. MALS kalles også cøliaki arteriekompresjonssyndrom, cøliakiaksesyndrom, Harjola-Marable syndrom eller Dunbar syndrom.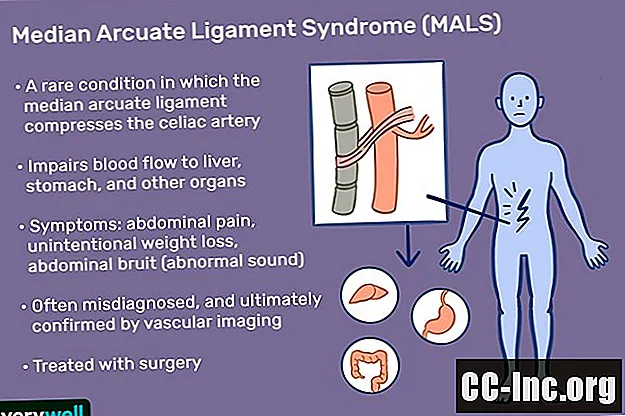
Fører til
Den eksakte patologien til MALS er ikke godt forstått, men nedsatt blodstrøm kan føre til iskemi (dårlig oksygenering eller til og med vevsdød) i mage, lever og andre organer som fører til smerte.
En annen teori er at kompresjon av cøliaki kan også føre til at et annet blodkar i området kalles den overordnede mesenteriske arterien til øke blodtilførselen til magen og leveren etter at du spiser, og at dette faktisk forårsaker magesmerter.
En gruppe nerver i regionen, kalt celiac plexus, kan også bli påvirket. MALS resulterer vanligvis i alvorlige og kroniske magesmerter. Det er interessant at ikke alle personer med kompresjon og til og med alvorlig nedsatt blodstrøm i cøliaki har symptomer. Dette kan indikere at cøliaki plexus spiller en stor rolle i denne tilstanden. En hypotese er at disse nervene er overstimulert hos personer med symptomatisk MALS, og at dette fører til en krampe i arteriene som tilfører blod til magen og tynntarmen, og at disse spasmer er årsaken til magesmerter.
Nok en annen teori om årsaken til MALS er at nervene i området (cøliaki plexus og peri-aorta ganglier) faktisk er komprimert, og at dette forstyrrer og forårsaker overfølsomhet i smerteveiene som forbinder hjernen og magen.
Det er sannsynlig at en kombinasjon av disse faktorene resulterer i karakteristiske symptomer på MALS.
Median buet ligament syndrom kan ramme både menn og kvinner i alle aldre, men ser ofte ut til å påvirke unge kvinner mellom 30 og 50 år. Det er omtrent fire ganger mer sannsynlig å forekomme hos kvinner enn hos menn.
Symptomer
Symptomer på MALS kan omfatte følgende:
- Alvorlige kroniske smerter i øvre del av magen som vanligvis blir verre etter å ha spist
- Treningsindusert magesmerter
- Utilsiktet vekttap (50% av pasientene)
- Kvalme
- Oppkast
- Diaré
- Oppblåsthet
- Abdominal blåmerke (en tydelig lyd som høres med et stetoskop når man lytter til magen, dette er tilstede hos ca 35% av pasientene og indikerer en vaskulær blokkering)
- Sjeldne symptomer inkluderer brystsmerter, forstoppelse eller søvnvansker
Diagnose
Diagnostisering av MALS kan være vanskelig siden symptomene overlapper med mange andre tilstander, inkludert GERD, gastroparese, leverbetingelser eller galleblæren problemer. MALS kan også feildiagnostiseres som spiseforstyrrelse, irritabel tarmsyndrom eller migrene i magen.
Diagnose av MALS gjøres vanligvis ved å eliminere andre sykdommer som forårsaker disse symptomene, (kalt en diagnose for ekskludering), så personer med MALS har ofte gjennomgått et betydelig antall medisinske tester før en diagnose er stilt og har brukt betydelig tid på å lide fra symptomene deres.
Tester som ofte brukes for å utelukke andre tilstander, kan omfatte blodarbeid, gastrointestinale bildebehandlingsstudier (som ultralyd i magen) og øvre endoskopi med biopsi,
Når disse testene ikke resulterer i en diagnose, kan de tre klassiske symptomene på utilsiktet vekttap, magesmerter og magesmerter etter måltider føre til at legen din vurderer MALS. Når MAS er mistenkt, er vaskulær bildebehandling nødvendig for å bekrefte eller utelukke diagnosen. En spesiell type ultralyd kalt mesenterisk dupleks ultralyd som hjelper til å måle blodstrømmen er vanligvis det første stedet å starte.
Hvis en mesenterisk dupleks ultralyd utført under dyp utløp antyder at du kan ha MALS, kan oppfølgingstester som CT-skanning eller MR-angiogram hjelpe legen din til å bekrefte denne diagnosen. Andre tester som kan brukes inkluderer en gastrisk tonalitetstest eller en celiac plexus nerveblokk.
Celiac Plexus Nerve Block
En cøliaki plexusblokk innebærer injeksjon av lokalbedøvelse (via nål) i cøliaki plexus nervebunt.
Hele prosedyren tar omtrent 30 minutter. Du får vanligvis medisiner av lett bedøvelsesmiddel som hjelper deg med å slappe av, og blir deretter bedt om å ligge på magen. Huden på ryggen er bedøvet med lokalbedøvelse, og deretter injiserer legen (ved hjelp av en røntgen for å se hvor du skal plassere injeksjonene) medisinen i cøliaki plexus via ryggen nær ryggraden.
Hvis du opplever smertelindring etter at nervene er blokkert, kan dette være en god indikasjon på at du ikke bare har MALS, men også at du vil ha nytte av korrigerende kirurgi.
Smertelindringen som oppleves fra en celiac plexus-blokk, er midlertidig. For lengre eller mer permanent lindring kan det gis en serie injeksjoner, og alkohol eller fenol kan brukes til å ødelegge nervene.
Potensielle komplikasjoner av en celiac plexus-blokk er uvanlig, men kan omfatte:
- Blåmerker eller smerter på injeksjonsstedet
- Reaksjoner på medisinen som brukes (for eksempel lavt blodtrykk)
- Diaré
- Alvorlige komplikasjoner som blødning eller nerveskade kan oppstå, men er svært sjeldne
Du vil trenge noen som kjører deg hjem etter denne prosedyren, og bør hvile en stund siden du sannsynligvis har fått beroligende medisiner som kan svekke dømmekraft, balanse eller koordinasjon. De fleste kan gjenoppta normale aktiviteter dagen etter en celiac plexus-blokk. Smertelindring skal i det minste vare et par dager, men alle er forskjellige. Du kan oppleve langvarig smertelindring jo flere ganger du har denne prosedyren.
Behandling av MALS
Kirurgisk dekompresjon av cøliaki er den eneste virkelige behandlingen for MALS. Ikke alle mennesker svarer på denne behandlingen. Generelt er det mer sannsynlig at du oppnår lindring av symptomene dine etter operasjonen hvis:
- Magesmerter er forbundet med å spise
- Du har ikke opplevd perioder med remisjon, men symptomene dine har vært ganske konstante siden de begynte
- Du har gått ned 20 kilo eller mer i vekt
- Du er mellom 40 og 60 år gammel
- Du har ikke fått diagnosen psykiatrisk lidelse eller alkoholmisbruk
- Du opplevde en midlertidig lindring av symptomene dine etter en celiac plexus nerveblokk
Denne operasjonen utføres både laparoskopisk eller med en åpen tilnærming, avhengig av individuelle forhold. Det innebærer å resektere det mediane buede ledbåndet for å avlaste trykket på cøliaki og gjenopprette blodstrømmen. Samtidig er nervefibrene i cøliaki ganglion delt for å adressere den nevrologiske komponenten av MALS. Av og til utføres en revaskulariseringsprosedyre av cøliaki samtidig.
En laparoskopisk tilnærming til denne operasjonen foretrekkes da den er mindre invasiv og vanligvis resulterer i kortere restitusjonstid. Studier antyder også at en laparoskopisk tilnærming kan resultere i bedre og raskere lindring av symptomene. Vanligvis blir det laget fire eller fem små snitt i magen som kirurgen kan arbeide gjennom. Noen ganger brukes robotassistanse. Prosedyrer for robotassistanse viste høye suksessrater i noen studier.
Noen ganger kan kirurgen begynne med å bruke en laparoskopisk tilnærming, men deretter konvertere til en åpen tilnærming på grunn av blødning eller andre forhold. Risikoen for blødning for denne spesielle prosedyren er omtrent 9%, og en fordel ved å bruke en åpen kirurgisk tilnærming er at det er lettere å kontrollere en potensiell blødning.
På grunn av den høye risikoen for blødning er det ofte to kirurger, (den ene er vanligvis en vaskulær kirurg) som jobber sammen under prosedyren. Død på grunn av blødning under denne operasjonen ble ikke rapportert i studiene som ble brukt i denne artikkelen. Noen pasienter krevde imidlertid blodoverføringer. Verifisering av gjenopprettet blodstrøm i cøliaki er bekreftet enten under operasjonen eller umiddelbart etter.
Potensielle komplikasjoner av komprimering av cøliaki inkluderer:
- Blødning og mulig blodoverføring
- Ufullstendig frigjøring av cøliaki
- Gjentakelse av symptomer etter operasjonen
- Infeksjon
- Komplikasjoner av generell anestesi, inkludert ondartet hypertermi, pustevansker eller til og med død
- Noen pasienter rapporterte diaré, kvalme og selvbegrensende pankreatitt etter operasjonen
Etter en dekompresjon av cøliaki forblir de fleste pasienter på sykehuset omtrent to til tre dager. Mat introduseres vanligvis med en gang. Individuelle restitusjonstider varierer sterkt og kan avhenge av hvilken type kirurgisk tilnærming legen din brukte. Pasienter som har mistet en betydelig mengde vekt før kirurgi, kan ha ernæringsmessige underskudd som må løses. Det er vanlig å oppsøke legen din omtrent fire uker etter operasjonen for en oppfølging.
Studier viser at omtrent 60% til 80% av pasientene som gjennomgikk cøliaki dekompresjon opplevde lindring av symptomene etter operasjonen. For de som ikke opplever en lindring av symptomer, kan flere operasjoner vurderes og kan omfatte:
- Åpen dekompresjon av cøliaki (hvis en laparoskopisk tilnærming ble brukt i utgangspunktet og fullstendig dekompresjon ikke ble oppnådd)
- Plassering av cøliaki
- Arteriell bypass
- Angiografi og angioplastikk
- Hos noen mennesker kan celiac plexus nerveblokk gi en viss lindring av fortsatt magesmerter etter dekompresjon av cøliaki.
Et lite antall mennesker opplever ikke symptomlindring etter en dekompresjon av cøliaki eller til og med påfølgende kirurgiske inngrep.Bedre forståelse av patologien til MALS, inkludert hvorfor et stort antall mennesker med betydelig dekompresjon av cøliakiarterier aldri opplever symptomer, er nødvendig for å forbedre resultatene for alle pasienter med MALS.
- Dele
- Vend
- E-post
- Tekst