
Innhold
- Formålet med testen
- Risiko og kontraindikasjoner
- Før testen
- Under testen
- Etter testen
- Tolke resultater
- Et ord fra veldig bra
Formålet med testen
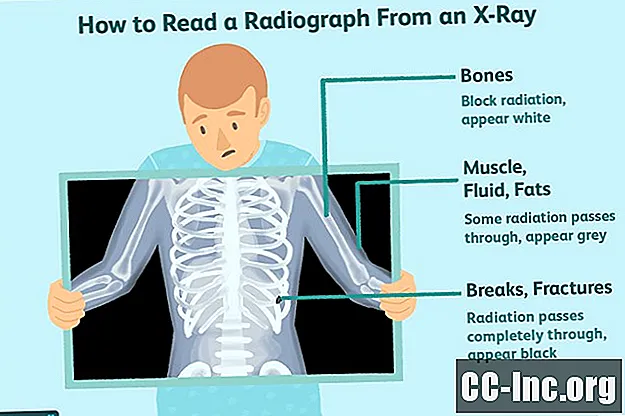
De små partiklene av elektromagnetisk stråling som sendes ut av en røntgenmaskin, passerer gjennom alle bortsett fra de mest faste gjenstandene i kroppen. Som sådan, bildet det skaper, kjent som en røntgenbilde, er nyttig for leger som er interessert i å visualisere viktige interne strukturer. Noen ganger blir et kontrastmiddel, en type fargestoff, introdusert i kroppen for å hjelpe bilder å vises i større detalj.
De enkelte elementene gjengis i forskjellige nyanser av hvitt og grått. Fordi bein og metallgjenstander er solide, passerer mindre stråling gjennom dem, noe som får dem til å se hvite ut på røntgenbildet. Hud, muskler, blod og andre væsker og fett vil være grå fordi de lar den største mengden stråling passere.
Områder der det ikke er noe som hindrer strålingsstrålen, for eksempel luft eller til og med et brudd, vil fremstå som svarte sammenlignet med omkringliggende vev.
Røntgenteknologi brukes over hele den medisinske verden for en rekke formål.
Konvensjonelle røntgenbilder kan være veldig nyttig for leger ved evaluering av symptomer som har sitt utspring i kroppen, samt diagnostisering av skader. Blant de vanligste bruken av konvensjonell røntgen er:
- Identifisere brudd (sprekker) og brudd eller infeksjoner i bein og tenner
- Diagnostisering av hulrom og evaluering av strukturer i munn og kjeve
- Å plukke opp tegn på leddsendringer som indikerer leddgikt ved hjelp av en spesiell type røntgenbilde som kalles en artrogram
- Avdekker svulster på bein
- Måling av bentetthet som et middel til å diagnostisere osteoporose
- Finne bevis på lungebetennelse, tuberkulose eller lungekreft (røntgenstråler i brystet)
- Undersøk brystvev for tegn på kreft ved hjelp av en spesiell røntgenteknikk kalt mammografi
- Leter etter tegn på hjertesvikt eller endringer i blodtilførselen til lungene og hjertet
- Å avsløre problemer i fordøyelseskanalen som nyrestein, noen ganger ved hjelp av et kontrastmiddel som kalles barium
- Finne svelte gjenstander som en mynt eller et lite leketøy
Denne teknologien brukes også til å støtte andre typer diagnostiske prosedyrer:
- Fluoroskopi: For denne bildebehandlingsteknikken vises et røntgenbilde på en skjerm i sanntid. Dette gjør det mulig å følge utviklingen av en prosedyre (for eksempel plassering av en stent) eller bevegelsen til et kontrastmiddel når den passerer gjennom kroppen.
- Beregnet tomografi (CT): Denne teknikken tar en serie individuelle bilder kalt “skiver” av indre organer og vev som kombineres for å tillate tredimensjonal visualisering.
Risiko og kontraindikasjoner
Å ha røntgen gjør ikke vondt og er ikke spesielt farlig, men det er få ting å være oppmerksom på og å diskutere med legen din.
Stråleeksponering
Å ha hyppige røntgenbilder kan medføre en svært lav risiko for å utvikle kreft senere i livet. Dette er fordi strålingen har nok energi til å skade DNA.
Det er forskjellige estimater for hvor betydelig denne risikoen er. Det som er kjent er at fluoroskopi og computertomografi begge utsetter kroppen for mer stråling enn en enkelt konvensjonell røntgen. U.S. Food and Drug Administration (FDA) sier at risikoen for kreft ved eksponering for røntgen avhenger av:
- Dose: Jo flere ganger en person blir utsatt for stråling fra medisinsk bildebehandling gjennom hele livet og jo større dose, jo større er risikoen for å utvikle kreft.
- Alder: Livstidsrisikoen for kreft er større for noen som er utsatt for stråling i en yngre alder enn for en person som har røntgen når den er eldre.
- Kjønn: Kvinner har en noe høyere livstidsrisiko enn menn for å utvikle strålerelatert kreft etter å ha fått samme eksponering i samme alder.
- Område av kroppen: Noen organer er mer følsomme for stråling enn andre.
Det er viktig å avveie risikoen og fordelene ved å ta en røntgen, CT-skanning eller fluoroskopi med legen din. Spør om bildestudien vil påvirke omsorgen din. Hvis ikke, kan det være tilrådelig å hoppe over testen. Imidlertid, hvis en diagnose eller potensielle endringer i behandlingen sannsynligvis vil avhenge av resultatene av røntgen, vil det mest sannsynlig være verdt den lille risikoen.
Kontrastmedier
Det kan være noen små risikoer forbundet med kontrastmedier som brukes under røntgenprosedyrer, spesielt for personer som har astma eller andre tilstander.
Barium-sulfat kontrastmaterialer er helt trygge for de fleste, men det er noen omstendigheter som kan sette en person i økt risiko for alvorlige bivirkninger som hevelse i halsen, pustevansker og mer. Disse inkluderer:
- En historie med astma, høysnue eller andre allergier, noe som øker risikoen for en allergisk reaksjon på tilsetningsstoffer i bariumsulfatmidlet
- Cystisk fibrose, som vil øke risikoen for blokkering i tynntarmen
- Alvorlig dehydrering, som kan forårsake alvorlig forstoppelse
- En tarmblokkering eller perforering som kan forverres av et bariumsulfatmiddel
Etter å ha blitt injisert med et kontrastfarge laget av jod, kan en liten prosentandel av mennesker utvikle en forsinket reaksjon timer eller til og med dager senere. De fleste er milde, men noen kan være mer alvorlige og forårsake hudutslett eller elveblest, tungpustethet, unormal hjerterytme, høyt eller lavt blodtrykk, kortpustethet eller pustevansker. En person med alvorlig respons kan oppleve pustevansker, hevelse i halsen eller andre deler av kroppen, dypt lavt blodtrykk, hjertestans eller kramper.
Legen din vil hjelpe deg med å avgjøre om bruk av et kontrastmiddel er nødvendig og riktig for deg, gitt din generelle helseprofil.
Kontraindikasjoner
Kvinner som forventer baby blir vanligvis motet fra å ta røntgen, med mindre det er helt viktig. Når det er sagt, er denne anbefalingen stort sett føre var. Disse problemene er forbundet med veldig høye doser stråling. En vanlig diagnostisk røntgen vil ikke utsette en gravid kvinne for høydosestråling, og fordelene med hva en røntgen kan avsløre vil vanligvis oppveie risikoen. I tillegg er de fleste røntgenprøver, inkludert de av armer, ben, hode, tenner eller bryst, utsetter ikke livmoren og andre reproduktive organer for stråling; du kan dekkes med et blyt forkle eller krage for å blokkere spredt stråling.
Unntaket er røntgenstråler i magen, som kan utsette babyen din for direkte røntgenstråler. Risikoen for skade på babyen din avhenger av babyens svangerskapsalder og mengden strålingseksponering.
Før du tar røntgen, fortell legen din om du forventer, eller om det til og med er en sjanse for at du kan være gravid. Det kan være mulig å utsette testen eller endre den for å redusere mengden stråling. I tillegg, hvis du har et barn som trenger røntgen, ikke hold barnet ditt under eksamen hvis du er eller kan være gravid.
Før testen
Ofte vil en røntgen bli gjort som en del av et besøk til legen din eller legevakten for å diagnostisere symptomer eller evaluere en skade. Røntgen blir også tatt som en del av visse rutinemessige undersøkelser, for eksempel tannkontroll. Andre ganger, som i screeningtester som mammogrammer, utføres en røntgen som en enkelt prosedyre, vanligvis med regelmessige foreskrevne intervaller.
Innstillingen der du får røntgen, og årsakene til det, vil diktere den generelle testopplevelsen.
Timing
Det er umulig å generalisere om hvor lang tid en hel røntgenprosedyre vil ta. Det kan ta bare noen få minutter å få et bilde eller to av et skadet bein i et beredskapsrom, mens en avtale om CT-skanning kan ta lengre tid. Hvis du planlegger en røntgen, ber du legen din gi deg en ide om hvor mye tid du skal bruke.
plassering
Det meste av tiden blir røntgenstråler utført på sykehusavbildningsavdelinger (særlig i nødssituasjoner) eller frittstående radiologi og medisinske bildebehandlingsklinikker. Noen legekontorer er utstyrt for å gjøre røntgen, spesielt de med visse spesialiteter som ortopedi og tannpleie. Mange ganger har akutte omsorgssentre også røntgenmaskiner på stedet.
Hva skal jeg ha på meg
Valget av klær for røntgen vil avhenge av typen test du har, kroppsdelen som blir avbildet og formålet med testen. Generelt sett vil du bli bedt om å fjerne klær som dekker den delen av kroppen som skal røntges. For noen prosedyrer som involverer røntgenbilder, må du ha på deg sykehuskjole, så det kan være lurt å velge klær som er enkle å bytte inn og ut av.
Det kan hende du må ta av deg smykkene og brillene før du tar en røntgen, avhengig av igjen hvor på kroppen din strålingen blir rettet; metall kan dukke opp på bildet.
Mat og Drikke
Hvis du skal ta røntgen med bariumkontrastfargestoff, som ofte brukes til å markere strukturer i fordøyelsessystemet, vil du få beskjed om å ikke spise i minst tre timer før avtalen din. lov til å spise et lett måltid tre timer før de fikk barium. Hvis barium blir administrert via enema, kan du også bli bedt om å spise et spesielt kosthold og ta medisiner for å rense tykktarmen på forhånd.
Kostnads- og helseforsikring
De fleste helseforsikringspoliser vil dekke alle typer røntgenbilder som er medisinsk nødvendige hvis du har oppnådd egenandelen, selv om du kan være ansvarlig for en kopi eller medforsikring. Ta kontakt med forsikringsselskapet ditt for å lære detaljene i planen din.
Hvis du ikke har forsikring eller betaler ut av lommen for en røntgen, vil avgiften avhenge av kroppsdelen som blir avbildet, antall bilder som er tatt, om det brukes et kontrastfargestoff og mange andre faktorer. På samme måte, hvis du betaler for røntgen og har tid til å undersøke avgiftene, gjør du det slik at du vet hva du er forpliktet til å betale for.
Hva skal man ta med
Du må ha forsikringskortet med deg på røntgenbildet. Hvis legen din skrev resept på prosedyren, ta det også.
Under testen
Fordi røntgenprosedyrer varierer mye basert på formålet med testen, kroppsdelene som blir avbildet, typen røntgen og mer, er det vanskelig å generalisere opplevelsen. I tillegg til å lese gjennom den brede beskrivelsen av hva som sannsynligvis vil finne sted under en røntgenprosedyre som følger, må du be legen din om å gi deg så mange detaljer som mulig om hva du kan forvente i ditt spesifikke tilfelle.
Pre-Test
Avhengig av hvilken del av kroppen din som skal avbildes, kan det hende du må fjerne noen eller alle klærne dine. Du blir eskortert til et omkledningsrom eller et annet privat område hvor du kan bytte til sykehuskjole. Det vil sannsynligvis være et skap der du trygt kan oppbevare klærne dine og andre eiendeler.
Hvis du skal ta en test som involverer et kontrastfargestoff, vil du enten svelge den i en spesiell drink, eller den vil bli satt i kroppen din via injeksjon, intravenøs linje eller klyster, avhengig av stoffet som brukes og hvilke indre organer eller strukturer skal sees på. For eksempel kan jodbasert kontrastfarge injiseres i en ledd for et artrogram, som ofte brukes til å diagnostisere bursitt eller for å oppdage årsaken til skuldersmerter. Et kontrastmiddel som inneholder barium kan svelges for å belyse hvordan en del av fordøyelsessystemet fungerer i sanntid under fluoroskopi.
Oralt kontrastfarge for barium smaker kanskje ikke godt, men de fleste tåler smaken lenge nok til å svelge den foreskrevne mengden. Hvis du får barium rektalt, kan du ha en følelse av magefylde og haster med å drive ut væsken. Det milde ubehaget varer ikke lenge.
Med unntak av IV kontrastfargestoff, som muliggjør en konstant strøm av materialet, vil injiserbare, orale og rektalt administrerte kontraster gis like før røntgenbildene tas. Med andre ord, du trenger ikke å vente på at fargestoffet "tar" før bildebehandlingstesten.
Under testen
En konvensjonell røntgen blir tatt i et spesialrom hvor du blir bedt om å stå, sitte eller legge deg ned på et røntgenbord. For å fange den delen av kroppen som skal avbildes, vil teknikeren be deg om å plassere kroppen din på bestemte måter. De kan flytte deler av kroppen din for deg eller bruke rekvisitter som sandsekker eller puter for å plassere deg riktig.
Når du er riktig plassert, må du være veldig stille: Selv liten bevegelse kan føre til at et røntgenbilde blir uskarpt. Du kan til og med bli bedt om å holde pusten. Vær oppmerksom på at små barn som har røntgen, kan trenge å holdes forsiktig for å hjelpe dem å holde seg stille.
Teknikeren kan også dekke kroppsdeler som ikke blir fotografert med et blyforkle for å beskytte dem mot eksponering for stråling. For sin egen beskyttelse vil de da gå bak et beskyttende vindu der de kan betjene røntgenmaskinen mens de også ser på deg. Det tar ikke lenger å ta røntgen enn å ta et fotografi - noen sekunder.
Hvis det er nødvendig med flere visninger av en kroppsdel, kan det hende du må plassere på forskjellige måter, eller maskinen kan flyttes for å ta bilder i forskjellige vinkler. For hver røntgenbilde vil teknikeren sette deg opp, justere maskinen, gå bak vinduet og ta bildet.
Merk at mammogrammer gjøres ved bruk av spesielle røntgenmaskiner med spesielle plater som komprimerer brystet slik at vevet sprer seg så flatt som mulig. Dette kan være ubehagelig, men bare i noen sekunder per bilde tatt. I følge American Cancer Society innebærer et mammogram vanligvis å fotografere hvert bryst fra to forskjellige vinkler i totalt fire røntgenbilder.
For en CT-skanning vil du legge deg på et bord som førte deg inn i en sylindrisk maskin som roterer rundt deg for å ta mange bilder fra alle retninger. Du vil ikke føle noe under en CT-skanning, men det kan være ubehagelig for deg hvis du ikke liker å være i lukkede rom.
Etter-test
Når alle nødvendige bilder er tatt, blir forkle (hvis en ble brukt) fjernet, og du får lov til å forlate rommet. Hvis du trenger å bytte tilbake til gateklærne dine, blir du sendt til påkledningsområdet for å skifte ut fra sykehuskjolen.
Etter testen
Etter at du har gått ut av avtalen, kan du gå tilbake til dine vanlige aktiviteter. Hvis du fikk et kontrastmiddel, kan du bli bedt om å drikke ekstra væske for å hjelpe stoffet ut av systemet.
Hvis du hadde bariumbasert fargestoff, blir det utvist i avføringen, som vil være hvit i noen dager. Du kan også merke endringer i avføringsmønsteret ditt i 12 til 24 timer etter røntgenbildet.
Hvis du tar Glucophage (metformin) eller et relatert medisin for å behandle type 2-diabetes, kan du bli bedt om å slutte å ta medisinen i minst 48 timer etter at kontrasten er gitt, da det kan forårsake en tilstand som kalles metabolsk acidose, eller en usikker endring i blodets pH.
Behandle bivirkninger
Hold øye med injeksjonsstedet hvis du fikk kontrastfarge ved injeksjon, og kontakt legen din hvis du opplever smerte, hevelse eller rødhet.
Bariumkontrastmaterialer kan forårsake en rekke problemer i fordøyelseskanalen, inkludert magekramper, kvalme og oppkast, diaré eller forstoppelse. Hvis disse blir alvorlige eller ikke forsvinner, må du oppsøke lege.
Ring legen din umiddelbart eller gå til legevakten hvis du opplever noen av disse symptomene etter å ha hatt et bariumbasert kontrastfargestoff, som er tegn på en mer alvorlig reaksjon:
- Utslett
- Kløe
- Rød hud
- Hevelse i halsen
- Vanskeligheter med å puste eller svelge
- Heshet
- Opphisselse
- Forvirring
- Rask hjerterytme
- Blåaktig hudfarge
På samme måte kan jodkontrast forårsake symptomer som kvalme og oppkast, hodepine, kløe, rødme, mild hudutslett og elveblest. Selv om du begynner å ha milde symptomer etter å ha mottatt jodkontrast, la legen din vite. Hvis du får en mer alvorlig reaksjon, kan du gå til legevakten.
Tolke resultater
Bildene fra røntgen blir vanligvis tolket av en lege som kalles en radiolog, som spesialiserer seg på å analysere disse testene. Resultatene blir deretter sendt til legen din, som vil ringe deg eller få deg til å diskutere funnene. I nødssituasjoner bør du motta disse resultatene kort tid etter røntgenbildet.
Følge opp
Eventuelle oppfølgingstester eller behandling vil avhenge av din spesielle situasjon. For eksempel, hvis du har en røntgen for å bestemme omfanget av en skade på et bein, og det avslører at du har et brudd, kan det hende at beinet må settes. En brystsvulst avslørt under mammografi kan trenge å bli fulgt av en biopsi slik at kreftens type og stadium kan diagnostiseres.
Et ord fra veldig bra
Røntgenteknologi har vært en uunnværlig del av medisinsk behandling i veldig lang tid. Det har utallige bruksområder, fra å diagnostisere en skade på et bein under et legevaktbesøk til å identifisere en svulst i en lunge til å evaluere et problem med fordøyelsesprosessen. For de fleste mennesker er røntgenstråler ufarlige. Men hvis du må ha flere røntgenbilder i løpet av livet, kan du ha en økt risiko for kreft. Som sådan er det viktig å snakke med legen din før du tar røntgen for å sikre at du har all informasjonen du trenger for å ta en informert beslutning.