
Innhold
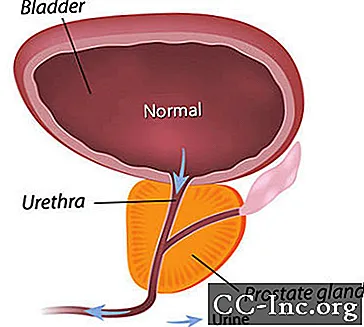
Godartet prostatahyperplasi, en ikke-kreftforstørrelse av prostatakjertelen, er den vanligste godartede svulsten som finnes hos menn.
Som det er sant for prostatakreft, forekommer BPH oftere i Vesten enn i østlige land, som Japan og Kina, og det kan være mer vanlig blant svarte mennesker. For ikke lenge siden fant en studie en mulig genetisk kobling for BPH hos menn yngre enn 65 år som har en veldig forstørret prostata: Deres mannlige slektninger var fire ganger mer sannsynlige enn andre menn for å trenge BPH-kirurgi på et tidspunkt i livet, og deres brødrene hadde en seksdoblet økning i risikoen.
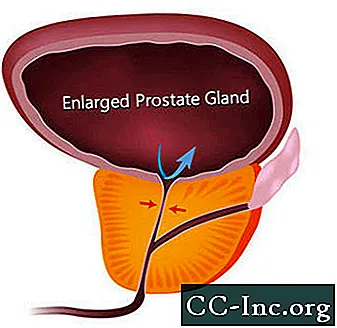
BPH gir symptomer ved å hindre strømmen av urin gjennom urinrøret. Symptomer relatert til BPH er tilstede hos omtrent en av fire menn etter 55 år, og hos halvparten av 75 år gamle menn. Imidlertid er behandling bare nødvendig hvis symptomene blir plagsomme. Ved fylte 80 år opplever rundt 20% til 30% av menn BPH-symptomer alvorlige nok til å kreve behandling. Kirurgi var det eneste alternativet til nylig godkjennelse av minimalt invasive prosedyrer som åpner prostata urinrøret, og medisiner som kan lindre symptomene enten ved å krympe prostata eller ved å slappe av prostata muskelvev som trekker urinrøret.
Tegn og symptomer
BPH-symptomer kan deles inn i de som er forårsaket direkte av urinrørsobstruksjon og de som skyldes sekundære endringer i blæren.
Typiske obstruktive symptomer er:
- Vanskeligheter med å tisse til tross for å skyve og anstrenge
- En svak strøm av urin; flere avbrudd i strømmen
- Dripping på slutten av vannlating
Blæreendringer forårsaker:
- Et plutselig sterkt ønske om å urinere (haster)
- Hyppig urinering
- Følelsen av at blæren ikke er tom etter vannlating er fullført
- Hyppig våkne om natten for å urinere (nokturi)
Etter hvert som blæren blir mer følsom for beholdt urin, kan en mann bli inkontinent (ute av stand til å kontrollere blæren, forårsake sengevetting om natten eller manglende evne til å svare raskt nok på urinhastighet).
Svie eller smerte under vannlating kan oppstå hvis en blæretumor, infeksjon eller stein er tilstede. Blod i urinen (hematuria) kan innvarsle BPH, men de fleste menn med BPH har ikke hematuria.
Screening og diagnose
American Urological Association (AUA) Symptom Index gir en objektiv vurdering av BPH-symptomer som hjelper til med å bestemme behandlingen. Imidlertid kan denne indeksen ikke brukes til diagnose, siden andre sykdommer kan forårsake symptomer som ligner på BPH.
En medisinsk historie vil gi ledetråder angående tilstander som kan etterligne BPH, slik som urinrørstrengning, blærekreft eller steiner, eller unormal blære / bekkenbunnsfunksjon (problemer med å holde eller tømme urin) på grunn av en nevrologisk lidelse (neurogen blære) eller bekkenbunnen muskelspasmer. Strenger kan skyldes urinrørskader forårsaket av tidligere traumer, instrumentering (for eksempel kateterinnføring) eller en infeksjon som gonoré. Blærekreft mistenkes hvis det har vært blod i urinen.
Smerter i penis- eller blæreområdet kan indikere blærestein, infeksjoner eller irritasjon eller kompresjon av pudendalnerven. En nevrogen blære foreslås når en mann har diabetes eller en nevrologisk sykdom som multippel sklerose eller Parkinsons sykdom, eller nylig forverring av seksuell funksjon. En grundig medisinsk historie bør inneholde spørsmål om forverring av urinveissymptomer når du tar forkjølelses- eller sinusmedisiner, og tidligere urinveisinfeksjoner eller prostatitt (betennelse i prostata, som kan forårsake smerter i korsryggen og området mellom pungen og endetarmen, og frysninger, feber og generell ubehag). Legen vil også spørre om det tas reseptfrie eller reseptbelagte medisiner, fordi noen kan gjøre tapsymptomene verre hos menn med BPH.
Den fysiske undersøkelsen kan begynne med at legen observerer vannlating til fullføring for å oppdage urinmessigheter i urinen. Legen vil undersøke underlivet manuelt for å sjekke om det er en masse, noe som kan indikere en forstørret blære på grunn av beholdt urin. I tillegg er en digital rektalundersøkelse (DRE), som gjør det mulig for legen å vurdere prostataens størrelse, form og konsistens, avgjørende for riktig diagnose. Under denne viktige undersøkelsen settes en hanskefinger inn i endetarmen - dette er bare mildt ubehagelig. Oppdagelsen av harde eller faste områder i prostata vekker mistanke om prostatakreft. Hvis historien antyder mulig nevrologisk sykdom, kan den fysiske inkludere en undersøkelse for nevrologiske avvik som indikerer urinsymptomene som følge av en neurogen blære.
En urinanalyse, som utføres for alle pasienter med symptomer på BPH, kan være den eneste laboratorietesten hvis symptomene er milde og ingen andre abnormiteter mistenkes fra medisinsk historie og fysisk undersøkelse. En urinkultur tilsettes hvis det er mistanke om urininfeksjon. Med mer alvorlige, kroniske BPH-symptomer måles blodkreatinin av ureanitrogen i blodet (BUN) og hemoglobin for å utelukke nyreskade og anemi. Det anbefales å måle nivåer av prostataspesifikt antigen (PSA) i blodet for å undersøke for prostatakreft, samt å utføre DRE. PSA-testing alene kan ikke avgjøre om symptomene skyldes BPH eller prostatakreft, fordi begge forholdene kan øke PSA-nivåene.
Behandling
Når er BPH-behandling nødvendig?
Forløpet av BPH hos enhver person er ikke forutsigbar. Symptomer, så vel som objektive målinger av urinrørsobstruksjon, kan forbli stabile i mange år og kan til og med forbedre seg over tid for så mange som en tredjedel av mennene, ifølge noen studier. I en studie fra Mayo Clinic forverret urinsymptomene seg ikke i løpet av en 3,5-årsperiode hos 73% av mennene med mild BPH. En gradvis reduksjon i størrelsen og kraften på urinstrømmen og følelsen av ufullstendig tømming av blæren er symptomene som er mest korrelert med det eventuelle behovet for behandling. Selv om nokturi er et av de mest irriterende BPH-symptomene, forutsier det ikke behovet for fremtidig intervensjon.
Hvis forverret urinveisobstruksjon blir ubehandlet, er mulige komplikasjoner en fortykket, irritabel blære med redusert kapasitet for urin; infisert gjenværende urin eller blære steiner; og en sikkerhetskopi av trykk som skader nyrene.
Beslutninger om behandling er basert på alvorlighetsgraden av symptomer (som vurdert av AUA Symptom Index), omfanget av urinveisskade og mannens generelle helse. Generelt er ingen behandling indisert hos de som bare har noen få symptomer og ikke er plaget av dem. Intervensjon - vanligvis kirurgisk - er nødvendig i følgende situasjoner:
- Utilstrekkelig tømming av blæren som resulterer i skade på nyrene
- Fullstendig manglende evne til å tisse etter akutt urinretensjon
- Inkontinens på grunn av overfylling eller økt følsomhet i blæren
- Blærestein
- Infisert gjenværende urin
- Tilbakevendende alvorlig hematuri
- Symptomer som plager pasienten nok til å redusere livskvaliteten
Behandlingsbeslutninger er vanskeligere for menn med moderate symptomer. De må veie de potensielle komplikasjonene av behandlingen mot omfanget av symptomene. Hver person må avgjøre om symptomene forstyrrer livet hans nok til å fortjene behandling.Når du velger en behandling, må både pasient og lege balansere effektiviteten til forskjellige behandlingsformer mot bivirkningene og kostnadene.
Behandlingsalternativer for BPH
For tiden er de viktigste alternativene for å adressere BPH:
- Vaktsom venting
- Medisiner
- Kirurgi (prostatisk urethraløft, transuretral reseksjon av prostata, fotovaporisering av prostata, åpen prostatektomi)
Hvis medisiner er ineffektive hos en mann som ikke er i stand til å tåle operasjonens påkjenninger, kan urinveisobstruksjon og inkontinens håndteres ved periodisk kateterisering eller et innbyggende Foley-kateter (som har en oppblåst ballong i enden for å holde den på plass i blæren) . Kateteret kan forbli på ubestemt tid (det byttes vanligvis månedlig).
Vaktsom venter
Fordi fremdriften og komplikasjonene av BPH er uforutsigbare, er en strategi for våken venting - ingen umiddelbar behandling er forsøkt - best for de med minimale symptomer som ikke er spesielt plagsomme. Legebesøk er nødvendig omtrent en gang i året for å gjennomgå fremdriften av symptomene, utføre en undersøkelse og gjøre noen få enkle laboratorietester. Under våken venting bør mannen unngå beroligende midler og reseptfrie forkjølelses- og sinusmedisiner som inneholder avføringsmidler. Disse stoffene kan forverre obstruktive symptomer. Unngå væske om natten kan redusere nokturi.
Medisiner
Data samles fortsatt om fordelene og mulige bivirkningene av langvarig medisinsk behandling. For tiden brukes to typer medisiner - 5-alfa-reduktasehemmere og alfa-adrenerge blokkere - til å behandle BPH. Foreløpig forskning antyder at disse stoffene forbedrer symptomene hos 30% til 60% av mennene, men det er foreløpig ikke mulig å forutsi hvem som vil svare på medisinsk behandling eller hvilket legemiddel som vil være bedre for en individuell pasient.
5-alfa-reduktasehemmere
Finasteride (Proscar) blokkerer omdannelsen av testosteron til dihydrotestosteron, det viktigste mannlige kjønnshormonet som finnes i celler i prostata. Hos noen menn kan finasterid lindre BPH-symptomer, øke urinstrømningshastigheten og krympe prostata, selv om den må brukes på ubestemt tid for å forhindre tilbakefall av symptomer, og det kan ta så lang tid som seks måneder å oppnå maksimale fordeler.
I en studie av sikkerhet og effektivitet opplevde to tredjedeler av mennene som tok finasterid:
- Minst 20% reduksjon i prostata størrelse (bare omtrent halvparten oppnådde dette nivået av reduksjon med ettårsmerket)
- Forbedret urinstrøm for omtrent en tredjedel av pasientene
- Noe lindring av symptomer for to tredjedeler av pasientene
En studie publisert i fjor antyder at finasterid kan være best egnet for menn med relativt store prostatakjertler. En analyse av seks studier fant at finasterid bare forbedret BPH-symptomer hos menn med et innledende prostatavolum på over 40 kubikkcentimeter - finasterid reduserte ikke symptomene hos menn med mindre kjertler. Siden finasterid krymper prostata, er det sannsynligvis mindre sannsynlig at menn med mindre kjertler reagerer på stoffet fordi urinsymptomene skyldes andre årsaker enn fysisk obstruksjon (for eksempel innsnevring av glatt muskulatur). En nylig studie viste at finasteridbehandling over en fireårsperiode med observasjon reduserte risikoen for å utvikle urinretensjon eller krever kirurgisk behandling med 50%.
Finasteridbruk har noen bivirkninger. Impotens forekommer hos 3% til 4% av mennene som tar stoffet, og pasienter opplever en 15% reduksjon i deres seksuelle funksjonspoeng uavhengig av alder og prostata størrelse. Finasterid kan også redusere utløsningsvolumet. En annen bivirkning er gynekomasti (brystforstørrelse). En studie fra England fant gynekomasti hos 0,4% av pasientene som tok stoffet. Omtrent 80% av de som slutter å ta det, har en delvis eller full remisjon av brystforstørrelsen. Fordi det ikke er klart at stoffet forårsaker gynekomasti eller at det øker risikoen for brystkreft, blir menn som tar finasterid, nøye overvåket til disse problemene er løst. Menn som er utsatt for finasterid eller dutasterid, risikerer også å utvikle post-finasteridsyndrom, som er preget av en konstellasjon av symptomer, inkludert noen som er seksuelle (redusert libido, ejakulatorisk dysfunksjon, erektil dysfunksjon), fysisk (gynekomasti, muskelsvakhet) og psykologisk (depresjon, angst, selvmordstanker). Disse symptomene kan vedvare på lang sikt til tross for seponering av finasterid.
Finasterid kan senke PSA-nivåene med omtrent 50%, men det antas ikke å begrense bruken av PSA som en screeningtest for prostatakreft. Fallet i PSA-nivå, og eventuelle bivirkninger på seksuell funksjon, forsvinner når bruken av finasterid stoppes.
For å oppnå fordelene med finasterid for BPH uten å kompromittere påvisningen av tidlig prostatakreft, bør menn ta en PSA-test før de begynner med finasteridbehandling. Påfølgende PSA-verdier kan deretter sammenlignes med denne grunnverdien. Hvis en mann allerede er på finasterid og ingen PSA-nivå ved utgangspunktet ble oppnådd, bør resultatene av en nåværende PSA-test multipliseres med to for å estimere det sanne PSA-nivået. Et fall i PSA på mindre enn 50% etter et år med finasteridbehandling antyder at stoffet ikke tas eller at prostatakreft kan være til stede. Enhver økning i PSA-nivåer mens du tar finasterid øker også muligheten for prostatakreft.
Alfa-adrenerge blokkerere
Disse stoffene, opprinnelig brukt til å behandle høyt blodtrykk, reduserer spenningen til glatte muskler i blodkarveggene og slapper av glatt muskelvev i prostata. Som et resultat kan daglig bruk av et alfa-adrenerge legemiddel øke urinstrømmen og lindre symptomer på urinfrekvens og nokturi. Noen alfa-l-adrenerge medikamenter - for eksempel doxazosin (Cardura), prazosin (Minipress), terazosin (Hytrin) og tamsulosin (selektiv alfa 1-A reseptorblokker - Flomax) - har blitt brukt til dette formålet. En nylig studie fant at 10 milligram (mg) terazosin daglig produserte en 30% reduksjon av BPH-symptomer hos omtrent to tredjedeler av mennene som tok stoffet. Lavere daglige doser av terazosin (2 og 5 mg) ga ikke så stor fordel som 10 mg dosen. Rapportens forfattere anbefalte at leger gradvis øker dosen til 10 mg, med mindre plagsomme bivirkninger oppstår. Mulige bivirkninger av alfa-adrenerge blokkere er ortostatisk hypotensjon (svimmelhet ved stående, på grunn av et fall i blodtrykket), utmattelse og hodepine. I denne studien var ortostatisk hypotensjon den hyppigste bivirkningen, og forfatterne bemerket at å ta den daglige dosen om kvelden kan redusere problemet. En annen bekymringsfull bivirkning av alfablokkere er utviklingen av ejakulatorisk dysfunksjon (opptil 16% av pasientene vil oppleve dette). I en studie på over 2000 BPH-pasienter reduserte maksimalt 10 mg terazosin gjennomsnittlig AUA-symptomindekspoeng fra 20 til 12,4 over ett år, sammenlignet med et fall fra 20 til 16,3 hos pasienter som tok placebo.
En fordel med alfablokkere, sammenlignet med finasterid, er at de fungerer nesten umiddelbart. De har også den ekstra fordelen av å behandle hypertensjon når den er tilstede hos BPH-pasienter. Hvorvidt terazosin er bedre enn finasterid, kan imidlertid avhenge mer av prostataens størrelse. Da de to stoffene ble sammenlignet i en studie publisert i The New England Journal of Medicine, syntes terazosin å gi større forbedring av BPH-symptomer og urinstrømningshastighet enn finasterid. Men denne forskjellen kan ha vært på grunn av det større antallet menn i studien med små prostata, som ville være mer sannsynlig å ha BPH-symptomer fra glatt muskelinnsnevring i stedet for fra fysisk obstruksjon av overflødig kjertelvev. Doxazosin ble evaluert i tre kliniske studier av 337 menn med BPH. Pasientene tok enten placebo eller 4 mg til 12 mg doksazosin per dag. Det aktive medikamentet reduserte urinsymptomer med 40% mer enn placebo, og det økte urinens toppstrøm med et gjennomsnitt på 2,2 ml / s (sammenlignet med 0,9 ml / s for placebopasientene).
Til tross for den tidligere troen på at doxazosin bare var effektivt for mild eller moderat BPH, opplevde pasienter med alvorlige symptomer den største forbedringen. Bivirkninger, inkludert svimmelhet, tretthet, hypotensjon (lavt blodtrykk), hodepine og søvnløshet førte til tilbaketrekning fra studien av 10% av de som brukte det aktive stoffet og 4% av de som tok placebo. Blant menn som behandles for hypertensjon, kan det hende at dosene med anti-hypertensjon må justeres på grunn av de blodtrykkssenkende effektene av en alfa-adrenerg blokkering.
Fosfodiesterase-5-hemmere
Fosfodiesterase-5-hemmere, som Cialis, brukes ofte til erektil dysfunksjon, men når de brukes daglig, kan de også slappe av glatt muskel i prostata og overaktivitet i blæremuskelen. Studier som undersøkte effekten av daglig Cialis-bruk sammenlignet med placebo, viste en reduksjon i International Prostate Symptom Score med fire til fem poeng, og Cialis var bedre enn placebo når det gjaldt å redusere episoder med urinfrekvens, haster og urininkontinens. Studier som har undersøkt Cialis ’innvirkning på urinstrømmen, har imidlertid ikke vist meningsfull endring.
Kirurgi
Kirurgisk behandling av prostata innebærer forskyvning eller fjerning av hindrende adenom i prostata. Kirurgiske terapier har historisk vært forbeholdt menn som sviktet medisinsk behandling og de som utviklet urinretensjon sekundært til BPH, tilbakevendende urinveisinfeksjoner, blærestein eller blødning fra prostata. Imidlertid er et stort antall menn dårlig i samsvar med medisinsk behandling på grunn av bivirkninger. Kirurgisk terapi kan vurderes for disse mennene for å forhindre langvarig forverring av blærefunksjonen.
Nåværende kirurgiske alternativer inkluderer monopolær og bipolar transuretral reseksjon av prostata (TURP), enkel robot prostatektomi (retropubisk, suprapubisk og laparoskopisk), transuretral snitt i prostata, bipolar transuretral fordampning av prostata (TUVP), fotoselektiv fordampning av prostata (PVP) ), prostatisk uretraløft (PUL), termisk ablasjon ved bruk av transuretral mikrobølgeovnsterapi (TUMT), termisk terapi med vanndamp, transuretral nålablasjon (TUNA) av prostata og enuklasjon ved hjelp av holmium (HoLEP) eller thulium (ThuLEP) laser.
Termiske behandlinger
Termiske prosedyrer lindrer symptomene ved å bruke konvektiv varmeoverføring fra en radiofrekvensgenerator. Transuretral nålablasjon (TUNA) av prostata bruker radiobølger med lav energi, levert av små nåler på tuppen av et kateter, for å varme opp prostatavev. En seks måneders studie av 12 menn med BPH (56 til 76 år) fant at behandlingen reduserte AUA-symptomindekspoengene med 61%, og ga mindre bivirkninger (inkludert mild smerte eller vannlating i en til syv dager hos alle menn) . Retrograd utløsning skjedde hos en pasient. En annen termisk behandling, transuretral mikrobølgeovnsterapi (TUMT), er et minimalt invasivt alternativ til kirurgi for pasienter med blæreutstrømningsobstruksjon forårsaket av BPH. Utført på poliklinisk basis under lokalbedøvelse, skader TUMT prostata vev av mikrobølgeenergi (varme) som sendes ut fra et urinrørskateter.
En ny form for termisk terapi, kalt vanndamp termisk terapi eller Rezum, innebærer konvertering av termisk energi til vanndamp for å forårsake celledød i prostata. Studier som undersøkte seks måneders prostata størrelse etter termisk terapi med vanndamp viste en 29% reduksjon i prostata størrelse ved MR.
Med termisk behandling kan det være nødvendig med flere behandlingsøkter, og de fleste menn trenger mer behandling for BPH-symptomer innen fem år etter den første termiske behandlingen.
Transuretral snitt i prostata (TUIP)
Denne prosedyren ble først brukt i USA tidlig på 1970-tallet. Som transuretral reseksjon av prostata (TURP), gjøres det med et instrument som føres gjennom urinrøret. Men i stedet for å fjerne overflødig vev, gjør kirurgen bare ett eller to små kutt i prostata med en elektrisk kniv eller laser, og avlaster trykket på urinrøret. TUIP kan bare gjøres for menn med mindre prostata. Det tar kortere tid enn TURP, og det kan i de fleste tilfeller utføres poliklinisk under lokalbedøvelse. En lavere forekomst av retrograd utløsning er en av fordelene.
Prostatisk urinrørsløft (UroLift)
I motsetning til de andre terapiene som ablater eller resekterer prostatavev, innebærer prostata urinrørløftprosedyren å plassere UroLift-implantater i prostata under direkte visualisering for å komprimere prostata-lappene og hindre prostata urinrøret. Implantatene plasseres ved hjelp av en nål som passerer gjennom prostata for å levere en liten metallisk tapp som forankrer den til prostatakapslen. Når kapselfliken er plassert, blir en sutur koblet til kapselfliken strammet, og en annen rustfri stålflik er plassert på suturen for å låse den på plass. Suturen er kuttet.
Se en video av UroLift-prosedyren.
Transuretral prostatektomi (TURP)
Denne prosedyren regnes som "gullstandarden" for BPH-behandling - den som andre terapeutiske tiltak sammenlignes med. Det innebærer fjerning av kjernen av prostata med et resektoskop - et instrument som føres gjennom urinrøret og inn i blæren. En ledning festet til resektoskopet fjerner prostatavev og forsegler blodkar med en elektrisk strøm. Et kateter forblir på plass i en til tre dager, og det er generelt behov for sykehusopphold på en eller to dager. TURP forårsaker liten eller ingen smerter, og full gjenoppretting kan forventes tre uker etter operasjonen. I nøye utvalgte tilfeller (pasienter med medisinske problemer og mindre prostata), kan TURP være mulig som poliklinisk prosedyre.
Forbedring etter operasjonen er størst hos de med de verste symptomene. Markert forbedring forekommer hos ca. 93% av mennene med alvorlige symptomer og hos ca. 80% av dem med moderate symptomer. Dødeligheten fra TURP er veldig lav (0,1%). Imotens følger imidlertid TURP hos ca. 5% til 10% av mennene, og inkontinens forekommer hos 2% til 4%.
Prostatektomi
Prostatektomi er en veldig vanlig operasjon. Cirka 200 000 av disse prosedyrene utføres årlig i USA. En prostatektomi for godartet sykdom (BPH) innebærer fjerning av bare den indre delen av prostata (enkel prostatektomi). Denne operasjonen skiller seg fra en radikal prostatektomi for kreft, der alt prostatavev fjernes. Enkel prostatektomi gir den beste og raskeste sjansen til å forbedre BPH-symptomer, men det kan ikke lindre ubehag. For eksempel kan kirurgi lindre hindringen, men symptomene kan vedvare på grunn av abnormiteter i blæren.
Kirurgi forårsaker det største antallet langvarige komplikasjoner, inkludert:
- Maktesløshet
- Inkontinens
- Retrograd utløsning (utløsning av sæd i blæren i stedet for gjennom penis)
- Behovet for en ny operasjon (hos 10% av pasientene etter fem år) på grunn av fortsatt prostatavekst eller urinrørsstrengning som følge av kirurgi
Mens retrograd utløsning ikke har noen risiko, kan det forårsake infertilitet og angst. Hyppigheten av disse komplikasjonene avhenger av typen operasjon.
Kirurgi er forsinket til urinveisinfeksjon er vellykket behandlet og nyrefunksjonen er stabilisert (hvis urinretensjon har resultert i nyreskade). Menn som tar aspirin, bør stoppe sju til ti dager før operasjonen, siden aspirin forstyrrer blodets evne til å koagulere.
Transfusjoner er påkrevd hos ca. 6% av pasientene etter TURP og 15% av pasientene etter åpen prostatektomi.
Siden tidspunktet for prostatakirurgi er valgfritt, har menn som kan trenge en transfusjon - først og fremst de med veldig stor prostata, som er mer sannsynlig å oppleve betydelig blodtap - muligheten til å donere sitt eget blod på forhånd, i tilfelle de trenger det under eller etter operasjonen. Dette alternativet er referert til som en autolog blodtransfusjon.
Åpne prostatektomi
En åpen prostatektomi er den valgte operasjonen når prostata er veldig stor - f.eks.> 80 gram (siden transuretral kirurgi ikke kan utføres trygt hos disse mennene). Imidlertid har den større risiko for livstruende komplikasjoner hos menn med alvorlig hjerte- og karsykdom, fordi operasjonen er mer omfattende enn TURP eller TUIP.
Tidligere ble åpne prostatektomier for BPH utført enten gjennom perineum - området mellom pungen og endetarmen (prosedyren kalles perineal prostatektomi) - eller gjennom et snitt i underlivet. Perineal prostatektomi har i stor grad blitt forlatt som en behandling for BPH på grunn av høyere risiko for skade på omkringliggende organer, men den brukes fortsatt til prostatakreft. To typer åpen prostatektomi for BPH - suprapubic og retropubic - benytter et snitt som strekker seg fra under navlen (navlen) til pubis. En suprapubisk prostatektomi innebærer å åpne blæren og fjerne de forstørrede prostataknuter gjennom blæren. I en retropubisk prostatektomi skyves blæren oppover og prostatavevet fjernes uten å komme inn i blæren. I begge operasjonstyper plasseres ett kateter i blæren gjennom urinrøret, og et annet gjennom en åpning laget i nedre bukvegg. Katetrene forblir på plass i tre til syv dager etter operasjonen. De vanligste umiddelbare postoperative komplikasjonene er overdreven blødning og sårinfeksjon (vanligvis overfladisk). Potensielle komplikasjoner som er mer alvorlige inkluderer hjerteinfarkt, lungebetennelse og lungeemboli (blodpropp i lungene). Pusteøvelser, bevegelser i sengen og tidlig ambulering er rettet mot å forhindre disse komplikasjonene. Restitusjonsperioden og sykehusoppholdet er lengre enn for transuretral prostatakirurgi.