Innhold
En lavgradig squamous intraepitelial lesjon, ofte kjent som LSIL eller LGSIL, oppdages gjennom en rutinemessig pap-smøre og betyr at det er oppdaget mild cervikal dysplasi.Dette betyr at celler på livmorhalsen viser endringer som er mildt unormale, noe som betyr at cellene kan bli livmorhalskreft år nedover linjen. Det at de blir betraktet som "lavgradige" betyr at prosessen sannsynligvis vil bli gradvis hvis det i det hele tatt skjer.
Cervikal dysplasi er ikke kreft eller til og med før kreft. Begrepet brukes ganske enkelt for å beskrive abnormiteter i livmorhalsceller som antydet en økt risiko for kreft.
Ifølge en retrospektiv studie fra Brigham and Women's Hospital i Boston, av de 1.076 kvinnene som fikk diagnosen LSIL, fortsatte 93 (8,3 prosent) å utvikle cervikal intraepitelial neoplasia (CIN), en precancerøs tilstand.
Årsaken
LSIL er nesten alltid forårsaket av humant papillomavirus (HPV), den viktigste risikofaktoren for livmorhalskreft. HPV smitter lett gjennom vaginal, anal eller oralsex. Den gode nyheten er at de fleste mennesker som er smittet med HPV fjerner viruset spontant. For kvinner hvis immunsystem ikke klarer å fjerne viruset, kan livmorhalskreft forekomme.
LSIL er bare en av de mulige tolkningene av en pap-smøre. Hvis cellene blir diagnostisert som HGSIL (høykvalitets plateepitel intraepitelial lesjon), betyr det at de har større sannsynlighet for å bli raskere kreft.
Gjenkjenning
Retningslinjer for screening for screening av livmorhalskreft endres, og når du besøker legen din for en kontroll, kan du motta en Pap-smear (cytologi), en primær HPV-test alene, eller både en Pap-smear og en HPV-test (cotesting). Valgmetoden i henhold til 2020 American Cancer Society retningslinjer er HPV-testing, men dette er den ennå ikke tilgjengelig overalt.
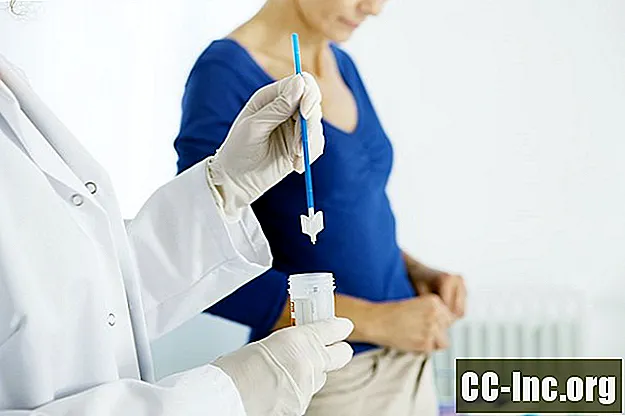
En pap smear er en prosedyre som tester for livmorhalskreft hos kvinner og tar bare noen få minutter. Denne prosedyren innebærer å samle celler fra livmorhalsen, som er den nedre, smale enden av livmoren som er øverst i skjeden. Under en pap-smøre ligger en kvinne på et eksamensbord og legger føttene i stigbøyler. Legen setter deretter inn et medisinsk instrument kalt et spekulum (som er smurt) i skjeden og sveiper forsiktig overflaten på livmorhalsen for å oppnå en samling celler ved hjelp av en børste eller vattpinne. Disse cellene blir deretter sendt til et laboratorium for å bli analysert.
Primær HPV-testing utføres på en lignende måte, og kan gjøres samtidig som pap-smøre. Selv om det finnes en rekke HPV-tester tilgjengelig, er bare to godkjent som et primært screeningverktøy for livmorhalskreft. Disse testskjermbildene for HPV-stammer som kan føre til livmorhalskreft (høyrisikostammer) inkluderer HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 og 68 Det er håpet at når HPV-tester (godkjente) blir allment tilgjengelige uten barrierer, vil disse reparere cytologi som et screeningverktøy.
Anbefalinger om screening
I 2020 oppdaterte American Cancer Society retningslinjer for screening for livmorhalskreft hos personer med gjennomsnittlig risiko for sykdommen.
- En innledende primær HPV-test eller kombinasjon av en HPV-test og Pap-smear (cotesting) bør gjøres i en alder av 25 år (tidligere var dette 21 år).
- Hvis resultatene er normale, bør kvinner i alderen 25 til 65 ha enten en HPV-test, eller cotesting bør gjentas hvert 5. år til fylte 65 år. Hvis bare cytologi (Pap smears) er tilgjengelig, bør prosedyren gjentas hvert tredje år.
- I en alder av 65 kan screening avbrytes for kvinner som ikke har hatt en unormal test klassifisert som CIN2 eller verre når som helst, og har hatt negative screeningtester i løpet av de foregående 10 årene.
Hvis LSIL er diagnostisert
Hvis du får en diagnose av LSIL, er det viktig å følge opp med legen din, da anbefalingene om hvordan du skal håndtere resultatene vil variere blant kvinner avhengig av alder, historie med tidligere utstryk, resultater av en HPV-test og tilstedeværelse av risikofaktorer som HIV eller bruk av immunsuppressive medisiner.
Disse risikofaktorene blir alle ansett som en lege anslår risikoen for at forstadier til kreft eller kreft kan være til stede. Samlet sett er det en moderat risiko for at en Pap-smear som LSIL vil utvikle seg til høykvalitets plateepitel intraepiteliale lesjoner (HSIL) ved oppfølging, eller at HSIL vil være til stede ved biopsi. I motsetning til det, omtrent halvparten av Pap smears som LSIL vil gå tilbake (gå tilbake til det normale). De høyeste forekomstene av HSIL er sett hos kvinner som har HPV-tester som er positive for HPV 16 eller 18.
Hvis bare en pap-smøre ble gjort, kan det første trinnet være å utføre en HPV-test. En HPV-test ser etter tilstedeværelsen av visse HPV-stammer assosiert med livmorhalskreft. Legen din kan vanligvis få en HPV-test på de samme cellene som ble brukt på din første pap-smøre (Pap-smear som kom tilbake som "unormal" på grunn av LSIL).
Hvis en HPV-test er negativ, og andre risikofaktorer er lave, kan en lege anbefale å gjenta en HPV-test eller cotesting på ett år. Dette gjelder spesielt for kvinner som er under 25 år.
For andre kvinner som får en diagnose av LSIL, kan en kolposkopi anbefales. Dette kan omfatte kvinner som har en positiv HPV-test (spesielt tester som er positive for HPV16 eller HPV18), kvinner som HPV-testing ikke har blitt gjort av en eller annen grunn, noen kvinner som har en negativ HPV-test, men anses som høy risiko basert på screeninghistorie eller andre grunner. For eksempel skal kvinner med LSIL som er immunsupprimerte (se nedenfor) fortsette med kolposkopi selv om HPV-testing er negativ.
For kvinner som er gravide, kan kolposkopi anbefales, men kan ofte utsettes til 6 uker etter fødselen.
En kolposkopi er en in-office prosedyre som gjør det mulig for en lege å undersøke livmorhalsen mer grundig. Når du utfører en kolposkopi, vil legen din bruke et opplyst mikroskop kalt et kolposkop som forstørrer livmorhalsen, slik at det kan visualiseres bedre.
Under kolposkopien kan legen også gjøre cervikal biopsi for å fjerne små biter av livmorhalsvev. Mild kramper kan oppstå under cervikal biopsi; det er imidlertid relativt smertefritt. Vevsprøvene blir deretter sendt til et laboratorium for videre undersøkelse.
For de som har forhøyet risiko for livmorhalskreft
Noen mennesker har økt risiko for å utvikle livmorhalskreft kan trenge tidligere eller videre oppfølging. Betingelser som anses som høyrisiko inkluderer:
- Mennesker som lever med hiv, enten de er tilstede fra fødselen eller har hatt kontrakt når som helst
- Mennesker som har fått et solid organ eller stamcelletransplantasjon
- Mennesker som er immunsupprimerte, for eksempel de som får immunsuppressiv behandling for en revmatoid lidelse som lupus eller for inflammatorisk tarmsyndrom
- Mennesker som ble utsatt for dietylstilbestrol in utero (uvanlig, og først og fremst eldre kvinner)
Dette kan omfatte begynnende årlige pap-utstryk (i minst 3 år) ett år etter at samleie er startet og fortsetter til kolposkopi, selv med milde endringer på pap-utstryk. Retningslinjer er tilgjengelige som bør vurderes for alle som oppfyller disse høyrisiko-kriteriene.
Livmorhalskreft lege diskusjonsveiledning
Få vår utskrivbare guide for din neste legeavtale for å hjelpe deg med å stille de riktige spørsmålene.

Behandling
En av de vanligste måtene å behandle LSIL på er å ta en "se og vent" -tilnærming. Tidligere tok legene en mer aktiv tilnærming til lavgradige lesjoner, men retrospektiv forskning har vist at praksisen ikke gjorde noe for å redusere risikoen for kreft. Det var faktisk mer sannsynlig å forårsake skade ved å utsette en kvinne for behandlinger hun ikke trengte.
Siden lavgradig dysplasi vanligvis forsvinner av seg selv, kan det hende at medisinsk behandling ikke er nødvendig. Når det er sagt, kan utstryk og / eller kolposkopier utføres med jevne mellomrom for å overvåke dysplasi og sikre at den ikke utvikler seg.
Hvis dysplasi utvikler seg (som sett ved kolposkopi og biopsier), kan det være behov for behandling for å fjerne lesjonen, hvorav de fleste kan utføres som en in-office prosedyre. Blant dem:
- Loop elektrokirurgisk eksisjonsprosedyre (LEEP) er en teknikk der en elektrisk strøm sendes gjennom en trådsløyfe for å kauterisere og fjerne unormale celler.
- Kryoterapi er en teknikk som brukes til å ødelegge unormalt vev gjennom frysing.
- Keglebiopsi, også kjent som konisering, innebærer fjerning av en større, kjegleformet prøve av unormalt vev.
- Laserterapi bruker en liten stråle med forsterket lys for å ødelegge unormale celler.
Behandling anbefales ikke under graviditet, ikke anbefalt, selv for HSIL (CIN2 eller CIN3) på grunn av graviditetsrelaterte komplikasjoner, og henvisning til gynekologisk onkolog bør vurderes.
Et ord fra veldig bra
Poenget her er at resultatet av pap-smear av LSIL regnes som "unormalt" og krever ytterligere testing og muligens behandling. Men den gode nyheten er at det i de fleste tilfeller rydder opp av seg selv innen to år.
Allikevel er regelmessige kontroller hos legen din avgjørende for å sikre at unormale celler ikke vedvarer eller utvikler seg. Husk at tidlig påvisning er nøkkelen til å redusere sjansene for å utvikle livmorhalskreft.
Hvordan det oppdages et HGSIL-utstrykningsresultat