
Innhold
- Hva er psoriasis?
- Hvor vanlig er psoriasis hos personer med IBD?
- En vanlig betennelsesvei
- Øker risikoen for å utvikle IBD ved å ha psoriasis?
- Aktuelle og lysterapibehandlinger for psoriasis
- Medisiner som brukes til å behandle psoriasis
Det finnes en rekke effektive behandlinger for psoriasis som allerede er tilgjengelige, og flere er under utvikling. Personer som har både psoriasis og IBD, vil søke omsorg hos en hudlege som har erfaring med pasienter med IBD og vil jobbe tett med gastroenterologen.
Hva er psoriasis?
Psoriasis er en systemisk sykdom som forårsaker hevet, skjellende utslett på huden. Utslett kan vises på hvilken som helst del av kroppen, men dukker ofte opp på albuene, knærne og hodebunnen, men kan også bli funnet på bena, neglene og kofferten. Den vanligste typen psoriasis kalles plakkpsoriasis, og plakkene kan forårsake kløe eller svie. Psoriasis går gjennom perioder med oppblussing og remisjon. I de fleste tilfeller behandles psoriasis med aktuelle kremer.
Dette bildet inneholder innhold som noen mennesker kan synes grafisk eller forstyrrende.
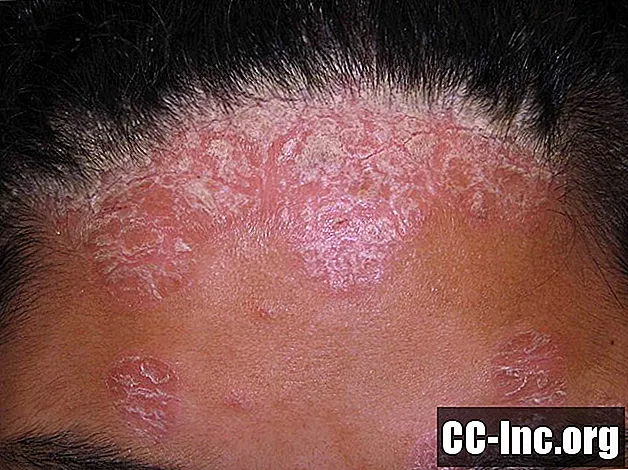
Hvor vanlig er psoriasis hos personer med IBD?
IBD regnes som en immunmediert tilstand. Det er ikke uvanlig at mennesker som har en immunmediert sykdom utvikler en annen. IBD og psoriasis er begge tilstander som har en ukjent årsak (kalt idiopatisk sykdom) og resulterer i betennelse.
De siste årene har forskere avdekket mer om sammenhengen mellom IBD og psoriasis sykdommer. Psoriasis i den generelle befolkningen går bare på omtrent 2% til 3%, men for personer med IBD har den en tendens til å være høyere. Studier viser at personer med Crohns sykdom og ulcerøs kolitt kan utvikle psoriasis med en hastighet på ca. 13%.
En vanlig betennelsesvei
Etter hvert som forskere oppdager mer om de inflammatoriske banene til IBD og psoriasis, blir det avdekket noe overlapp mellom de to sykdommene. Crohns sykdom og psoriasis betraktes begge som Th1-medierte tilstander. Th1 er en hjelpercelle som monterer en inflammatorisk respons når kroppen blir invadert av et fremmed stoff som en parasitt, bakterier eller virus. Ulcerøs kolitt betraktes som en Th2-lignende formidlet tilstand. Th2-celler aktiveres når det er bakterier, allergisk respons eller toksin tilstede. Ettersom rollen til disse T-cellene er bedre forstått med hensyn til utvikling av IBD og psoriasis, kan det føre til etablering av mer effektive behandlinger for disse sykdommene.
Øker risikoen for å utvikle IBD ved å ha psoriasis?
Det er bare noen få studier som har sett på risikoen for IBD hos personer som har blitt diagnostisert med psoriasis. De har vist motstridende resultater: Noen har vist økt risiko for IBD hos de som har psoriasis, og andre har vist det motsatte. I tillegg var metodene som ble brukt i disse studiene ikke uten ulemper, noe som gjør konklusjonene vanskeligere å stå ved.
En stor metaanalyse viste at det er en "signifikant" sammenheng mellom psoriasis og IBD. Pasienter med psoriasis hadde større risiko for å utvikle Crohns sykdom og ulcerøs kolitt. Risikoen for Crohns sykdom var høyere enn risikoen for ulcerøs kolitt.
For øyeblikket er det ikke kjent nøyaktig hva risikoen er, men det ser ut til å være en trend mot at personer med psoriasis har økt risiko for å utvikle Crohns sykdom. Det samme er kanskje ikke sant for ulcerøs kolitt: Det er mindre bevis for at personer med psoriasis kan ha en økt risiko for å utvikle ulcerøs kolitt, eller effekten kan være mindre enn for Crohns sykdom.
Aktuelle og lysterapibehandlinger for psoriasis
Det er flere behandlinger for psoriasis, inkludert lysterapi, aktuelle behandlinger og medisiner. I mange tilfeller kan mer enn én behandling brukes samtidig for å bekjempe symptomene på psoriasis. Generelt kan aktuelle terapier først prøves før de går videre til lysterapi eller systemiske medisiner.
- Aktuelle behandlinger. Det finnes forskjellige typer kremer og salver som kan brukes til psoriasis, både reseptfritt og reseptbelagt. Noen av de aktive ingrediensene inkluderer kortikosteroider, vitamin D, retinoider, antralin, kalsineurinhemmere (Protopic og Elidel), salisylsyre og kulltjære. I noen tilfeller kan fuktighetskrem også brukes til å bekjempe tørrhet.
- Lysterapi. Lys som inneholder ultrafiolett A og ultrafiolett B kan også brukes til å behandle psoriasis. Dette brukes vanligvis sammen med andre behandlinger. Sollys utenfra kan brukes i korte perioder. Ultrafiolette stråler kan også administreres via lysterapi med et lyspanel, eske eller messe. I alvorlige tilfeller kan en medisin som gjør huden mer følsom for ultrafiolett lys også brukes samtidig med lysterapi for å gjøre den mer effektiv. En type laser brukes også noen ganger fordi den kan målrette mot bestemte områder på kroppen med en sterkere dose ultrafiolett B-lys.
Medisiner som brukes til å behandle psoriasis
Fordi psoriasis er en systemisk sykdom, kan medisiner som gis oralt eller ved injeksjon også brukes. I noen tilfeller er medisinene som er godkjent for å behandle psoriasis også gitt for å behandle en eller flere former for IBD, inkludert metotreksat, cyklosporin og noen biologiske stoffer:
- Cosentyx (secukinumab): Cosentyx er et monoklonalt antistoff som er godkjent for behandling av psoriasis, psoriasisartritt, og en form for leddgikt assosiert med IBD kalt ankyloserende spondylitt, selv om det ikke er godkjent for å behandle noen form for IBD. Cosentyx gis hjemme via injeksjon med en ferdigfylt penn eller sprøyte. Vanlige bivirkninger inkluderer forkjølelsessymptomer, diaré og øvre luftveisinfeksjoner.
- Syklosporin: Syklosporin er et immunsuppressivt middel som brukes til å behandle mer alvorlige tilfeller av psoriasis, og brukes også noen ganger i ulcerøs kolitt. Noen av de vanligste bivirkningene inkluderer hodepine, fordøyelsesproblemer, høyt blodtrykk og tretthet. Det er vanligvis ikke anbefalt for langvarig bruk i tilfelle psoriasis, og avvikles vanligvis i løpet av ett år.
- Enbrel (etanercept): Enbrel er en biologisk medisin som er godkjent for behandling av psoriasis samt ankyloserende spondylitt. Det er en tumornekrosefaktor / inflammatorisk mediatorblokker, eller TNF-blokkering, men den brukes ikke til å behandle noen form for IBD. Enbrel injiseres hjemme, og den vanligste bivirkningen er å ha en reaksjon på injeksjonsstedet, som rødhet eller smerte.
- Humira (adalimumab): Humira er en injiserbar medisin som brukes til å behandle Crohns sykdom og ulcerøs kolitt samt psoriasis. Pasienter kan gi seg Humira hjemme fordi den kommer i en spesialisert injeksjonspenn. Denne medisinen er et monoklonalt antistoff og er klassifisert som en TNF-hemmer. Den vanligste bivirkningen er smerte eller irritasjon på injeksjonsstedet, som behandles hjemme med is eller antihistaminer.
- Metotreksat: Denne medisinen kan gis oralt eller ved injeksjon, og brukes til å behandle psoriasis så vel som Crohns sykdom og ankyloserende spondylitt. Noen av bivirkningene inkluderer kvalme, hodepine og døsighet. Kvinner som får metotreksat må unngå graviditet fordi dette legemidlet kan forårsake fostervennlige abnormiteter. Metotreksat gis ofte sammen med andre medisiner mot IBD og / eller psoriasis.
- Otezla (apremilast): Otezla er en oral medisinering og er den første som er godkjent for bruk ved behandling av psoriasisartritt hos voksne, og er også godkjent for bruk ved plakkpsoriasis. De vanligste rapporterte bivirkningene under kliniske studier var kvalme, hodepine og diaré, men disse forbedret seg ofte etter noen ukers behandling.
- Stelara (ustekinumab): Stelara ble først godkjent for behandling av psoriasis og er nå også godkjent for behandling av Crohns sykdom. Stelara er et biologisk medikament som er en interleukin (IL) -12 og IL-23-blokkering. Stelara gis først av IV, men etter at den første dosen er gitt hjemme via en injeksjon. De vanligste bivirkningene inkluderer tretthet, reaksjon på injeksjonsstedet, hodepine og forkjølelseslignende symptomer.
Et ord fra veldig bra
Bevis er økende for at psoriasis og IBD har en tendens til å forekomme sammen oftere enn antatt i tidligere tiår. Det er fortsatt ikke klart om det å ha psoriasis gjør det mer sannsynlig at en person også vil utvikle en form for IBD. I noen tilfeller brukes medisinene som brukes til å behandle IBD også til å behandle psoriasis. De fleste tilfeller av psoriasis anses å være milde til moderate og kan behandles med lysterapi eller aktuelle medisiner. For mer alvorlige tilfeller av psoriasis, hvor 5% til 10% eller mer av kroppen er berørt, kan orale medisiner eller biologiske legemidler også brukes. Akkurat som med IBD, er det viktig å fortsette behandlingen for psoriasis for å forhindre oppblussing. Det er mange nye behandlinger for psoriasis som for tiden studeres, og fremtiden for behandling av psoriasis er lys.