Innhold
- Hva er livmorarterieemboli?
- Hvorfor kan jeg trenge en embolisering av livmorarterien?
- Hva er risikoen for livmorarterieembolisering?
- Hvordan gjør jeg meg klar for livmorarterieemboli?
- Hva skjer under en embolisering av livmorarterien?
- Hva skjer etter en livmorarterieemboli?
- Neste skritt
Hva er livmorarterieemboli?
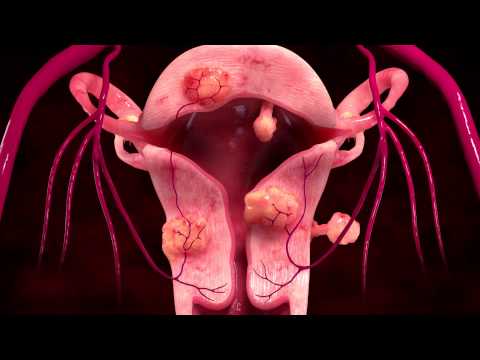
Uterine fibroid embolization er en prosedyre for å krympe ikke-kreft svulster i livmoren som kalles uterine fibroids. Det bruker ikke større operasjoner, så du kan komme deg raskere. Du trenger kanskje ikke å ligge på sykehuset.
Uterine fibroid embolization krymper fibroids ved å blokkere blodtilførselen. Legen injiserer veldig små partikler som sand i arteriene som forsyner fibromene. Partiklene fester seg til karveggen. Dette fører til at det utvikler seg en blodpropp som blokkerer blodtilførselen. Når blodtilførselen er borte, krymper fibromene. Symptomene dine blir vanligvis lette eller forsvinner over tid.
Flere typer partikler brukes til livmor fibroid embolisering. Disse stoffene har trygt blitt brukt av leger i mange år.
Prosedyren utføres av en lege som kalles en intervensjonsradiolog. Denne legen spesialiserer seg på behandling av tilstander uten å bruke større operasjoner. I stedet bruker han eller hun små verktøy pluss avbildningstester. Disse testene kan være røntgen, CT-skanning, MR, fluoroskopi eller ultralyd.
Hvorfor kan jeg trenge en embolisering av livmorarterien?
Hovedårsaken til å ha en uterin fibroid embolisering er å behandle uterine fibroid tumorer som forårsaker smerte eller andre problemer. Nesten alle fibroid svulster er godartede eller ikke kreftfremkallende. Det er sjelden å ha kreftfibroid.
Omtrent en tredjedel til en halv av kvinnene i fertil alder har fibroids. Ikke alle svulstene er diagnostisert fordi de er for små. Fibromer kan variere fra størrelsen på en ert til så stor som en softball eller liten grapefrukt. Uterin fibroid embolization kan ikke anbefales hvis fibroids er veldig store.
Din helsepersonell kan anbefale denne prosedyren hvis du har:
- Lavt blodtall (anemi) fra livmorblødning på grunn av fibroids
- Fylde eller smerte i magen
- En forstørret livmor
- Mage som er større enn normalt
- Infertilitet
- Blærepress som får deg til å føle at du trenger å tisse ofte
- Trykk på tarmen som forårsaker forstoppelse og oppblåsthet
- Smerter under samleie
- Smerter i ryggen eller bena, som kan være forårsaket av at fibroids presser på nervene
Din helsepersonell kan ha andre grunner til å anbefale en uterin fibroidemboli.
Hva er risikoen for livmorarterieembolisering?
Enhver prosedyre kan ha komplikasjoner. Mulige komplikasjoner av denne prosedyren inkluderer:
- Unormal blødning (blødning)
- Skade på livmoren
- Infeksjon i livmoren eller punkteringsstedet i lysken
- Oppsamling av blod under huden (hematom) på punkteringsstedet i lysken
- Skade på arterien som brukes
- Blodpropp
- Infertilitet
- Tap av menstruasjon (amenoré)
Noen kvinner har postemboliseringssyndrom. Symptomer inkluderer:
- Bekken smerter og kramper
- Kvalme og oppkast
- Lav feber
- Tretthet og ubehag
Symptomer på postemboliseringssyndrom kan vare 2 til 7 dager. Det behandles med smertestillende medisiner og betennelsesdempende medisiner. Medisiner for å hjelpe med kvalme kan også brukes.
Noen kvinner vil gå gjennom overgangsalderen etter prosedyren. Dette gjelder spesielt for kvinner eldre enn 45 år.
Livmoren fjernes ikke under livmor fibroid embolisering. Så du kan fortsatt få en baby. Men mer forskning er nødvendig for å finne ut hvordan denne prosedyren kan påvirke fruktbarhet og graviditet.
Du kan ha andre risikoer som er unike for deg. Sørg for å diskutere eventuelle bekymringer med helsepersonell før prosedyren.
Hvordan gjør jeg meg klar for livmorarterieemboli?
- Helsepersonell vil forklare prosedyren for deg. Still ham eller henne noen spørsmål du har om prosedyren.
- Du kan bli bedt om å signere et samtykkeskjema som gir tillatelse til å utføre prosedyren. Les skjemaet nøye og still spørsmål hvis noe ikke er klart.
- Du kan trenge en fysisk undersøkelse før prosedyren for å sikre at du har god helse. Du kan også trenge blodprøver eller andre tester.
- Du blir bedt om å slutte å spise og drikke i 8 timer før testen. Dette betyr vanligvis etter midnatt.
- Fortell helsepersonell hvis du er gravid eller tror du kan være gravid.
- Fortell helsepersonell hvis du er allergisk mot kontrastfargestoff eller jod.
- Fortell helsepersonell hvis du er følsom overfor eller er allergisk mot medisiner, latex, tape eller lokalbedøvelse og generell anestesi.
- Fortell helsepersonell om alle medisiner du tar. Dette inkluderer resepter, reseptfrie medisiner og urtetilskudd.
- Fortell helsepersonell hvis du har hatt en blødningsforstyrrelse. Fortell også helsepersonell hvis du tar blodfortynnende medisin (antikoagulant), aspirin eller andre medisiner som påvirker blodpropp. Du må kanskje stoppe disse medisinene før testen.
- Du vil få medisiner for å hjelpe deg med å slappe av og en lokal smertestillende medisin på lysken.
- Du bør sørge for at noen hjelper deg rundt i huset en dag eller to etter prosedyren.
- Følg andre instruksjoner helsepersonell gir deg for å gjøre deg klar.
Hva skjer under en embolisering av livmorarterien?
Du kan ha livmor fibroid embolisering som poliklinisk eller kanskje må overnatte på et sykehus. Måten testen utføres på kan variere avhengig av tilstanden din og helsepersonellens praksis.
Generelt følger en uterin fibroid embolisering denne prosessen:
- Du blir bedt om å fjerne smykker eller andre gjenstander som kan komme i veien for prosedyren.
- Du blir bedt om å fjerne klær. Du vil få en kjole å ha på deg.
- En IV-linje vil bli startet i armen eller hånden.
- Du kan få antibiotika før prosedyren.
- Du vil ligge på ryggen på prosedyretabellen.
- Legen vil sette et langt tynt rør (kateter) i blæren for å tømme urinen.
- Legepersonell vil se på pulsen, blodtrykket, pusten og oksygenivået i blodet under prosedyren.
- Legen vil rense lysken med en antiseptisk løsning.
- Legen vil sette et lite rør (skjede) inn i lysken. Dette vil bli brukt som en veiledning for å sette kateteret i området som skal blokkeres (emboliseres).
- Legen vil injisere kontrastfargestoff i kateteret. Kontrastfargestoffet vil hjelpe legen med å finne arterien som skal blokkeres. Legen vil bruke røntgenstråler for å finne blodkarene som tilfører blod til hver fibroid.
- Legen vil sette et lite kateter i lysken (lårbenet). Han eller hun vil injisere veldig små partikler i blodårene.
- Legen vil ta flere røntgenbilder for å sikre at arteriene er blokkert.
- Noen leger vil bruke ett lyskested for å behandle både venstre og høyre livmorarterier om nødvendig. Andre leger kan bruke to lyskesteder.
- Sliren og kateteret fjernes etter at emboliseringen er gjort.
Hva skjer etter en livmorarterieemboli?
På sykehuset
Legepersonell vil legge press på innsettingsstedet i lysken for å stoppe blødningen. Dette tar vanligvis omtrent 20 minutter.
Du blir deretter ført til restitusjonsrommet. Personalet vil se på blodtrykk, puls og pust. Du må ligge flatt i noen timer. Gjenopprettingsprosessen din vil variere avhengig av hvilken medisin du bruker for å slappe av. Når vitale tegn er stabile og du er våken, blir du ført til sykehusrommet ditt eller sendt hjem.
Du kan ha kramper i magen etter prosedyren. Du kan få smertestillende medisiner gitt av en sykepleier eller gjennom en enhet som er koblet til IV-linjen.
Du kan ha små til moderate mengder væske som drenerer fra skjeden i flere dager. Sykepleieren vil sjekke sanitærputene for å se hvor mye drenering du har.
Du vil bli oppfordret til å gå ut av sengen i løpet av få timer. Du bør også gjøre hoste og dype pusteøvelser slik sykepleieren din ber deg om.
Du kan få væske å drikke noen timer etter prosedyren. Kostholdet ditt kan gradvis endres til mer solid mat ettersom du er i stand til å spise dem.
Hjemme
Når du er hjemme, er det viktig å holde lyskenesnittet rent og tørt. Din helsepersonell vil gi deg spesifikke badeinstruksjoner. Hvis limstrimler brukes, bør de holdes tørre. De vil vanligvis falle av i løpet av få dager.
Du kan ha vondt på snittstedet og i buk- og bekkenmuskulaturen. Dette gjelder spesielt når du har stått i lange perioder. Ta smertestillende smerter som anbefalt av legen din. Aspirin eller visse andre smertestillende medisiner kan øke sjansen for blødning. Husk å ta bare anbefalte medisiner.
Legen din vil sannsynligvis anbefale å gå og begrense bevegelse. Du vil sannsynligvis trenge å unngå anstrengende aktivitet. Legen din vil fortelle deg når du kan gå tilbake til jobb og gjenoppta normale aktiviteter.
Sørg for å ta med fiber og rikelig med væske i kostholdet ditt. Dette vil forhindre at du blir forstoppet. Å anstrenge seg for å få avføring kan forårsake problemer. Legen din kan anbefale et mildt avføringsmiddel.
Du bør ikke bruke dusj eller tamponger, eller ha samleie før helsepersonell sier at du kan gjøre det. Ikke gå tilbake til jobb før helsepersonell sier at det er OK.
Fortell helsepersonell hvis noen av disse forekommer:
- Feber eller frysninger
- Rødhet, hevelse eller blødning eller annen væske drenerer fra snittstedet
- Økt smerte rundt snittstedet
- Magesmerter, kramper eller hevelse
- Økt vaginal blødning eller passering av vev eller annen drenering
Du må oppsøke helsepersonell for et oppfølgingsbesøk. Dette er vanligvis 1 til 2 uker etter prosedyren. På den tiden kan legen planlegge en ultralyd eller MR om 6 måneder for å se hvor godt prosedyren fungerte.
Din helsepersonell kan gi deg andre instruksjoner, avhengig av situasjonen din.
Neste skritt
Før du godtar testen eller prosedyren, må du sørge for at du vet:
- Navnet på testen eller prosedyren
- Årsaken til at du har testen eller prosedyren
- Hvilke resultater kan du forvente og hva de betyr
- Risikoen og fordelene ved testen eller prosedyren
- Hva de mulige bivirkningene eller komplikasjonene er
- Når og hvor du skal ha testen eller prosedyren
- Hvem skal gjøre testen eller prosedyren og hva vedkommendes kvalifikasjoner er
- Hva ville skje hvis du ikke hadde testen eller prosedyren
- Eventuelle alternative tester eller prosedyrer å tenke på
- Når og hvordan vil du få resultatene
- Hvem du skal ringe etter testen eller prosedyren hvis du har spørsmål eller problemer
- Hvor mye må du betale for testen eller prosedyren