Innhold
Mens skrotal ultralyd og serumtumormarkører (beta-humant koriongonadotropin, alfa-fetoprotein og laktatdehydrogenase) er de første trinnene i diagnosen testikskreft, blir diagnosen ikke bekreftet før en orkiektomi (kirurgisk fjerning av testikelen) er utført. Standarden for omsorg for fjerning og behandling av testikkelkreft er en radikal inguinal orchiectomy. Dette er den vanligste operasjonen som utføres for testikkreft over hele verden. Imidlertid, siden vår forståelse av denne sykdommen og den kirurgiske teknikken er blitt bedre, har testisbesparende kirurgi eller delvis orkiektomi blitt et alternativ for noen pasienter.
Begrunnelse
Denne operasjonen innebærer å fjerne testikkel og sædkabel der den kommer ut av kroppen for å identifisere og sannsynligvis behandle de fleste kreftformer som er lokalisert til testiklene. Når et mannlig foster utvikler seg, utvikler testiklene seg nær fosternyrene. Når fosteret vokser, skiller testiklene seg fra nyrene, og rundt den åttende graviditetsmåneden går testiklene ut av kroppsveggen for å hvile seg i pungen (dette er grunnen til at premature spedbarn har større sannsynlighet for å ha testede testikler). Derfor kommer blodtilførselen, lymfatisk drenering og nerver til testiklene i nærheten av nyrene på den siden.
Når disse strukturene kommer ut av kroppen gjennom den indre lyskeringen, smelter de sammen med muskler i kroppsveggen for å danne sædceller. For å iscenesette og forhindre at kreft sprer seg riktig, må sædledningen tas så høyt mot eller inne i kroppen som mulig - derav snittet i lysken i stedet for pungen.
For menn med kreft som har spredt seg fra testikkelen og som har metastatisk testikkreft (andre steder i kroppen) eller i lymfeknuter i retroperitoneum, er radikal orkiektomi et viktig første skritt i diagnosen og håndteringen av sykdommen. Å vite hvilken type kreft som kan hjelpe deg med cellegift- eller strålebehandling.
Kirurgi
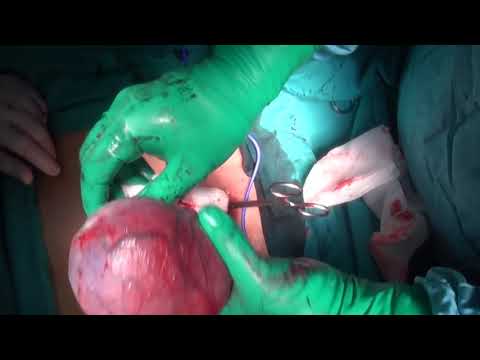
Operasjonen kan utføres under generell eller lokalbedøvelse. Et omtrent 5–10 centimeter snitt lages i lysken, rett over kjønnsbenet (kjønnsbenet) nær inguinalbåndet. Dette snittet letter tilgang til både testikkel og inguinal kanalen. Snittet bæres ned til den ytre skrå fascia (det ytterste laget av kroppsveggen). Den ytre skråstillingen skaper en tunnel som sædledningen beveger seg gjennom - en brokk kan dannes når det er svakhet i disse lagene av kroppsveggen.
Når den ytre skrå fascia er identifisert, kan ledningen identifiseres ut av den eksterne sædringen. Testikelen kan deretter "leveres" fra pungen. For å levere testikkelen, kan pungen vendes om til testikelen er synlig, noe som letter disseksjon av testikelen fra skrotinnholdet.
Når testikkel og sædkabel er helt fri fra lyskekanalen, kan testikkelen fjernes. Det bør utvises forsiktighet for å lukke den ytre skrå fascia til nivået på den eksterne ringen for å forhindre fremtidig brokk.
Komplikasjoner
Den største risikoen for en radikal orkiektomi er hematom (eller blødning i pungen). Det er veldig vanlig at pungen er blåst, hovent og øm i to til fire uker etter operasjonen. Imidlertid kan et stort, lilla utseende pungen indikere et hematom. Hematom kan forhindres med en kompresjonsforbinding, tettsittende undertøy og / eller ispakninger.
Ilioinguinal nerveskade kan oppstå hvis nerven blir skadet under disseksjon av sædstrengen. Dette er mer vanlig hos menn som har gjennomgått tidligere inguinal kirurgi (vanligvis for reparasjon av testikkel eller brokk), og kan oppstå under disseksjon eller utilsiktet fanget i lukkingen av den ytre skrå fascia. Underskuddet er ofte redusert følelse av medial lår, pungen eller bunnen av penis. Det er ofte forbigående, men det kan ta flere uker eller måneder å forbedre seg.
Inguinal brokk kan oppstå hvis den ytre skrå fascia ikke er lukket ordentlig eller hvis lukkingen brytes ned. Det er viktig å minimere anstrengende aktiviteter i to til fire uker for å forhindre utvikling av brokk.
Testikulær protese
Proteser bør tilbys alle menn som gjennomgår orkiektomi. Ikke alle menn vil ha protese - det er en personlig beslutning. Protesen måles i operasjonsstuen mens pasienten sover. Målet bør være å matche den gjenværende testikelen i størrelse, med tanke på at en kreft testikkel kan være større eller mindre enn normalt, og skrothuden vil få en protese til å se større ut når den er implantert.