
Innhold
Hvis du eller legen din finner en abnormitet på huden din som kan være hudkreft, er det nødvendig med en biopsi for å bestemme både kreftens type og omfang. En enkel barberings- eller slagbiopsi gjøres ofte hvis det er mistanke om basalcellekarsinom eller plateepitelkarsinom, men en eksisjonsbiopsi er vanligvis det beste valget hvis det kan være melanom. For melanomer og plateepitelkreft som har spredt seg, kan det være behov for ytterligere tester som CT, MR, PET og / eller en sentinel node biopsi for å bestemme sykdomsstadiet.
Fysisk eksamen
Hvis du utvikler en unormal hudlesjon, kan du se din primærlege eller en hudlege, en lege som spesialiserer seg på hudsykdommer. For de som har en hudlesjon som kan være et melanom, anbefales det imidlertid ofte å henvise til hudlege før noen testing er utført (for eksempel en biopsi).
Legen din vil først gjøre en grundig hudundersøkelse av ditt mistenkelige funn, samt en generell hudundersøkelse. Dette er viktig, ettersom andre hudfunn, for eksempel tilstedeværelsen av mange føflekker, kan øke sjansen for at hudlesjonen din er hudkreft.
I tillegg til å studere hudlesjonen med det blotte øye, kan legen din også bruke et dermascope, et spesielt instrument som forstørrer huden, for å se nærmere på. Det han eller hun ser kan føre til ytterligere evaluering.
Diskusjonsveiledning for hudkreftlege
Få vår utskrivbare guide for din neste legeavtale for å hjelpe deg med å stille de riktige spørsmålene.

Prosedyrer
Dessverre er den eneste måten å definitivt diagnostisere hudkreft på å gjøre en biopsi. Legen din kan foreslå dette trinnet hvis han ikke liker det han ser under din fysiske undersøkelse.
Alternativer for hudbiopsi som anbefales for deg, vil variere avhengig av legen din og hvilken type hudkreft som mistenkes. Noen primærleger er komfortable med å utføre biopsier hvis det er mistanke om basalcellekreft eller plateepitelkreft, mens andre vil henvise deg til en hudlege. Hos begge typer lege kan en biopsi gjøres på det tidspunktet man har blitt foreslått eller i et oppfølgingsbesøk. Hvis det er mistanke om melanom, er det sannsynlig at det vil bli satt opp en avtale for at du skal få dette gjort på et senere tidspunkt, siden det kan være behov for en bred eksisjonsbiopsi (og noen ganger en sentinel node-biopsi), og disse prosedyrene er mer involvert enn andre.
Etter at en biopsi er utført, sendes vevet til en patolog for evaluering. Resultatene dine vil inneholde informasjon om typen hudkreft, og hvis et melanom blir funnet, vil de inneholde informasjon om "mitotisk frekvens" av svulsten eller hvor aggressiv den ser ut. Genetisk testing av svulstcellene kan også gjøres.
Barberbiopsi
En barberingsbiopsi er den vanligste typen biopsi som brukes når det er mistanke om en basalcelle eller plateepitelkreft. I en barberingsbiopsi blir området under hudlesjonen bedøvet med lidokain, og en lege bruker et tynt, skarpt blad for å barbere seg av en eller annen unormal vekst. Noen ganger cauteriseres (brennes) området etter at barberingsbiopsien er utført.
En barberingsbiopsi brukes vanligvis ikke hvis det er mistanke om melanom, med mindre biopsibladet vil gå dypt nok til å komme under det mistenkelige området. Det er fordi biopsiprøven må være tykk nok til å måle hvor dypt kreften har invadert huden.
Punch Biopsi
I en punchbiopsi bedøves huden med lidokain, og en lege bruker et skarpt, hul verktøy for å fjerne et stykke vev. Stanseverktøyet settes inn til en bestemt dybde av legen og vrides for å fjerne en sirkelformet vevsprøve.
Excisional Biopsi
I en eksisjonsbiopsi er hele området under unormal vekst og omkringliggende vev bedøvet. Det blir deretter laget et snitt som inkluderer veksten pluss noe omkringliggende vev. Siden en eksisjonsbiopsi fjerner hele svulsten, er det den foretrukne metoden for biopsi ved mistanke om melanomer, hvis det kan gjøres.
Dette er den beste metoden for å få en biopsi hvis det er mistanke om melanom, da det bevarer den opprinnelige kreft og vev som omgir den, slik at en nøyaktig måling av dybden av svulsten kan gjøres. Avhengig av kreftplasseringen og størrelsen, er det imidlertid ikke alltid mulig med en eksisjonsbiopsi.
Snittbiopsi
En snittbiopsi ligner på en eksisjonsbiopsi, men bare en del av veksten fjernes.
Sentinel lymfeknute biopsi (lymfatisk kartlegging)
Hvis du har et melanom som er tykkere enn 0,75 millimeter eller er tynnere, men er sårdannet, har en høy mitotisk frekvens (ser mer aggressiv ut under mikroskopet) eller lymfovaskulær invasjon (har utvidet seg til lymfekar eller blodkar nær svulsten), hudlege kan anbefale en sentinel node biopsi. Dette kan gjøres samtidig med en bred lokal eksisjonal biopsi (ideelt sett), eller som en egen prosedyre etter en eksisjon.
Teorien bak en sentinel lymfeknute biopsi er at kreft renner på en bestemt måte, begynner med sentinel node og deretter til andre noder. Siden sentinelnoden eller nodene er kreftens første stopp når den sprer seg, indikerer fraværet av tumorceller i disse nodene at det er lite sannsynlig at kreft har gjort veien til lymfeknuter. Hvis kreft blir funnet i sentinelnoden (e), det er en mulighet for at den har spredt seg til andre noder (eller fjerne vev).
I denne prosedyren bedøves melanomet (eller området der melanomet ble funnet) og injiseres med et blått fargestoff (isosulfanblått) og et radioaktivt fargestoff (teknetiummerket svovelkolloid). Fargestoffene får deretter tid til å bli absorbert og filtrert gjennom lymfekreftene i nærmeste lymfeknuter.
En avbildningsstudie kalt lymfoskintigrafi (en test som oppdager radioaktiv aktivitet) blir deretter utført slik at kirurgen vet hvor han skal lete etter sentinelknutepunktene og som skal fjernes (vanligvis blir en til fem biopsi).
Lymfeknuter blir deretter sendt til en patolog for å lete etter bevis på "makrometastaser" (åpenbar svulst i lymfeknuter) eller mikrometastaser (svulstceller i lymfeknuten som bare kan sees under mikroskopet).
Tidligere ble alle lymfeknuter i en region vanligvis fjernet, en prosedyre som kan resultere i lymfødem, en væskesamling i regionen av knutepunktene på grunn av forstyrrelse av lymfestrømmen.
Hvis kreft ikke finnes i sentinelknutene, er det vanligvis ikke behov for kirurgi for å fjerne andre lymfeknuter. På den annen side, hvis kreft blir funnet i sentinel nodene, kan en kirurg anbefale å fjerne flere lymfeknuter (en full lymfeknute disseksjon), og kreft vil trolig kreve mer aggressiv behandling enn hvis kreft ikke var i nodene.
Det er en rekke fordeler og ulemper ved lymfeknute-disseksjon med melanom som legen din kan diskutere med deg hvis din sentinelknutebiopsi er positiv.
Komplikasjoner av sentinel node biopsi kan inkludere infeksjon, blødning, opphopning av væske i området der nodene ble fjernet (et serom) eller noen ganger lymfødem. Risikoen for lymfødem er imidlertid mindre vanlig enn når en full lymfeknute-disseksjon utføres.
Labs og tester
Det meste av tiden tester, bortsett fra en biopsi, er ikke nødvendig med ikke-melanom hudkreft eller tidlig melanom. I andre tilfeller av melanom vil laboratorietester inkludere en fullstendig blodtelling (CBC) og en kjemiprofil inkludert en test for LDH (laktatdehydrogenase). Spesielt LDH kan gi nyttig informasjon om prognosen for kreft.
Genmutasjonstesting
Molekylære forskjeller mellom melanomer definerer dem og kan gi en retning for behandling. Å teste for genmutasjoner (utført på en prøve av vevet som er fjernet via biopsi eller eksisjon) har vært en stor fremgang, og har gjort det mulig for leger å adressere disse kreftformene med "målrettede terapier", medisiner som er målrettet mot spesifikke veier i veksten av en kreftcelle.
Noen få av genmutasjonene som kan være tilstede i et melanom, og som kan påvises i en blodprøve, inkluderer:
- BRAF
- CDKN2A
- MC1R
- BAP1
Det er viktig å merke seg at dette er "ervervede" genmutasjoner (somatiske mutasjoner) som utvikler seg i prosessen med at en celle blir en kreftcelle, i motsetning til mutasjoner som er tilstede fra fødselen (arvelige eller kimcellemutasjoner).
Imaging
En sentinel node biopsi som brukes til evaluering av melanomer har en bildebehandlingskomponent, men tester dedikert til bildebehandling alene er vanligvis ikke nødvendig for basalcellekreft eller tidlig plateepitelkreft. For mer avanserte plateepitelkreft og melanomer, kan imidlertid bildebehandling være svært nyttig for å bestemme sykdomsstadiet. Testene kan omfatte:
CT skann
En CT-skanning bruker en serie røntgenstråler for å lage et 3D-bilde av innsiden av kroppen. Det kan brukes til å se etter spredning av kreft til lymfeknuter eller fjerne regioner i kroppen.
Det vanligste spredningsstedet er lungene (lungemetastaser) og kan påvises på en CT-bryst. En abdominal og / eller bekken CT kan også gjøres, avhengig av plasseringen av svulsten. Etter lungene er de vanligste stedene for fjerne metastaser bein, lever og hjerne, men et melanom kan spre seg til nesten hvilken som helst region i kroppen.
MR
Magnetic resonance imaging (MRI) bruker magnetiske felt for å lage et bilde av innsiden av kroppen. Mens en MR kan brukes til å lete etter metastaser i hvilken som helst region, er det spesielt nyttig å oppdage metastaser i hjernen og ryggmargen.
PET-skanning
Positron-utslippstomografi (PET-skanning) er annerledes enn mange bildebehandlingstester ved at den ser på kroppens funksjon i stedet for struktur, selv om den vanligvis kombineres med CT.
En liten mengde radioaktiv glukose injiseres i en blodåre og får reise gjennom kroppen. Aktivt voksende områder av kroppen (slike kreftceller) tar opp mer av glukosen og kan sees på bildene som genereres.
En PET-skanning kan være nyttig som en iscenesettelse test og for å oppdage tilbakefall av tidligere kreft. I motsetning til strukturelle tester, kan en PET-skanning skille mellom et område som virker unormalt på grunn av arrvev og et område som ser unormalt ut på grunn av aktiv tumorvekst.
Differensialdiagnoser
Det er en rekke forhold som kan se ut som hudkreft, selv for et trent øye. Uten biopsi er det faktisk umulig å se forskjellen mellom hudkreft og en annen tilstand. Noen tilstander som kan forårsake tegn og ligner på hudkreft inkluderer:
- Dysplastisk nevi (atypiske føflekker som er mer sannsynlig å utvikle seg til melanomer)
- Godartet melanocytisk nevi (føflekker som kan se ut som melanomer, men som vanligvis er mindre)
- Aktinisk keratose (godartede hudlesjoner som anses som kreftfremkallende for plateepitelkarsinom)
- Metastatisk kreft i huden (for eksempel metastaser i brystkreft i huden)
- Keratoacanthoma
- Dermatofibroma
- Blå nevi
- Koblings- eller sammensatt nevi
- Subungual hematom (disse "svarte og blå" merkene under neglene skyldes blødning i området og kan vanligvis spores tilbake til traumer, som om noen tråkker på foten din; den mørke fargen strekker seg vanligvis ikke inn i skjellaget)
- Pyogen granulom
- Cherry hemangioma
- Keloid arr
- Vitiligo
Iscenesettelse
Staging er ikke nødvendig med basalcellekarsinom eller tidlig plateepitelkarsinom. Hvis biopsien viser at du har melanom, må legen din imidlertid vite omfanget (stadiet) av sykdommen for å effektivt planlegge behandling.
TNM-iscenesettelse brukes til å bestemme stadium av svulsten. To andre tiltak, Breslow-tykkelsen og Clark-nivået, kan gi viktig informasjon om prognosen.
Bestemme scenen til en svulst
Stadiet til en svulst bestemmes av fire faktorer:
- Dybden (tykkelsen) av svulsten ved bruk av Breslow-skalaen
- Hvis svulsten er såret
- Om svulsten har spredt seg til nærliggende lymfeknuter (og graden)
- Om svulsten har spredt seg til fjerne områder av kroppen
Å lære litt mer om dette kan hjelpe deg med å sette kommentarer fra legen din i perspektiv, hvis han nevner disse vilkårene.
Melanomfaser (TNM Staging)
Staging av et melanom gjøres ved hjelp av TNM-staging-systemet. "T" står for svulst, og beskriver i utgangspunktet størrelsen og dybden av svulsten. "N" står for lymfeknuter, og har et tilhørende tall som beskriver om kreft har spredt seg til noen noder og hvor mange. Underkategorier beskriver også om metastaser til lymfeknuter er makroskopiske (kan påvises under en undersøkelse) eller mikroskopiske (bare sett under et mikroskop). "M" står for metastase og er assosiert med et nummer bare hvis kreft har spredt seg til fjerne områder av kroppen.
Hvordan svulsten din kan beskrives ved hjelp av TNM-systemet, dikterer hvilket stadium av melanom som er indikert.
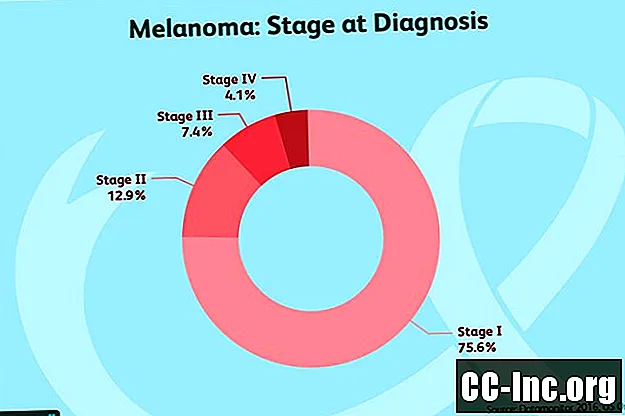
Fase 0: Kreft involverer bare det øverste laget av huden. Det er referert til som melanom in situ eller karsinom in situ. På dette stadiet betraktes kreften som ikke-invasiv og bør teoretisk være 100 prosent herdbar ved kirurgi.
Fase I: Disse svulstene er brutt ned i to nettstrenger:
- Fase IA: Denne iscenesettelsen inkluderer svulster som er mindre enn eller lik 1 millimeter tykke og ikke såres. (De nyeste iscenesettingsretningslinjene, som er ute, men som fortsatt blir allment vedtatt, endrer dette fra 1 millimeter til 0,8 millimeter.)
- Fase IB: Disse svulstene kan enten være mindre enn eller lik 1 mm tykk og sårdannet, eller mellom 1 millimeter og 2 millimeter tykkelse, men ikke sårdannelse.
Fase II: Stage II-svulster er brutt ned i tre delstrinn, men ingen av disse indikerer at kreften har spredt seg til lymfeknuter eller andre regioner i kroppen:
- Fase IIA: Disse svulstene er enten mellom 1 millimeter og 2 millimeter tykke og sårdannede, eller 2 millimeter til 4 millimeter tykke og ikke sårdannede.
- Fase IIB: Dette inkluderer svulster som er 2 mm til 4 millimeter tykke og sårdannede, eller mer enn 4 millimeter tykke, men ikke sårdannede.
- Fase IIIC: Disse svulstene er mer enn 4 millimeter tykke og er sårdannede.
Fase III: Trinn III-svulster kan være av hvilken som helst tykkelse og kan være sårdannet, eller inkludere ett av følgende:
- Én eller flere positive lymfeknuter
- Mattede lymfeknuter
- Kreft finnes i lymfekar mellom svulsten og en lymfeknute og er 2 cm eller lenger fra primær svulst
- Små områder av kreft på eller i huden bortsett fra primær svulst, men ikke mer enn 2 cm fra svulsten
Fase IV: Kreften har spredt seg til andre regioner i kroppen, som lunger, lever, bein, hjerne, bløtvev eller fordøyelseskanalen.
Breslow tykkelse og Clark nivå
Mens melanomer nå er delt inn i TNM-trinnene ovenfor, og disse stadiene omfatter det som er kjent som Breslow tykkelse og Clark-nivå, kan du høre disse begrepene fra en onkolog eller i din lesing hvis du eller en kjær er diagnostisert med melanom.
Med melanom er det viktigste funnet som bestemmer prognosen dybden av svulsten, og tallet som beskriver dette er Breslow-tallet. Breslow-tallet representerer dybden av svulsten.
Breslow tall er delt inn som følger:
- Mindre enn 1 millimeter
- Mellom 1,01 millimeter og 2 millimeter
- Mellom 2,01 millimeter og 4 millimeter
- Over 4,01 millimeter
Clark-nivåer ble brukt oftere, men har vist seg å være mindre prediktive for utfall enn Breslow-tall. Disse nivåene kan likevel være nyttige, men forutsi resultater for tynne svulster (mindre enn 1 millimeter tykke). Clark-nivåer beskriver hvor dypt svulsten har trengt gjennom hudlagene:
- Nivå I: Disse svulstene er begrenset til det øverste hudlaget (epidermis) og inkluderte svulster klassifisert som karsinom in situ.
- Nivå II: Svulsten har invadert den øvre delen av dermis, det andre hudlaget (papillær dermis).
- Nivå III: Svulsten er tilstede gjennom papillær dermis, men har ikke invadert den nedre dermis (retikulær dermis).
- Nivå IV: Svulsten har invadert retikulær dermis.
- Nivå V: Svulsten har trengt gjennom epidermis og dermis og inn i det dype subkutane vevet.